មាតិកា
- តើ amniocentesis គឺជាអ្វី?
- តើយើងអាចបដិសេធការកើតទឹកភ្លោះបានទេ
- ការវាយតម្លៃហានិភ័យនៃភាពមិនធម្មតានៃក្រូម៉ូសូមចំពោះកុមារ
- ប្រសិនបើភាពមិនប្រក្រតីត្រូវបានរកឃើញនៅលើអ៊ុលត្រាសោនដោយមិនគិតពីពេលវេលានៃការមានផ្ទៃពោះ
- តើ amniocentesis កើតឡើងយ៉ាងដូចម្តេច?
- ហើយបន្ទាប់ពី amniocentesis?
- តើ amniocentesis ត្រូវបានសងវិញដោយសន្តិសុខសង្គមដែរឬទេ?
- ឆាប់ៗនេះ ការធ្វើតេស្តឈាមទូទៅសម្រាប់ម្តាយដែលមានផ្ទៃពោះ?
តើ amniocentesis គឺជាអ្វី?
Amniocentesis ត្រូវបានចេញវេជ្ជបញ្ជាជាញឹកញាប់បំផុតក្នុងករណីដែលទារកមានហានិភ័យខ្ពស់ចំពោះភាពមិនប្រក្រតីនៃក្រូម៉ូសូម ឬអាចជាអ្នកផ្ទុកជំងឺតំណពូជ។ វាក៏អាចធានាដល់សុខភាពទារកផងដែរ។ វាគឺជាការពិនិត្យមុនពេលសម្រាលដែលអាចជាទុក្ខព្រួយសម្រាប់ឪពុកម្តាយនាពេលអនាគត... ការពិនិត្យផ្ទៃពោះអាចត្រូវបានបង្ហាញក្នុងស្ថានភាពផ្សេងៗ។
ប្រសិនបើមានហានិភ័យខ្លាំងដែលកុមារបង្ហាញពីភាពមិនប្រក្រតីនៃក្រូម៉ូសូម ភាគច្រើនជា trisomy 13, 18 ឬ 21។ ពីមុន amniocentesis ត្រូវបានអនុវត្តជាប្រព័ន្ធលើស្ត្រីមានផ្ទៃពោះលើសពី 38 ឆ្នាំ។ ប៉ុន្តែ 70% នៃកុមារដែលមានរោគសញ្ញា Down កើតក្នុងម្តាយដែលមានអាយុក្រោម 21 ឆ្នាំ។ ឥឡូវនេះ ទោះបីជាអាយុណាក៏ដោយនៃម្តាយដែលកើតមក ការវាយតម្លៃហានិភ័យត្រូវបានអនុវត្ត។ លើសពីកម្រិតជាក់លាក់មួយ amniocentesis ត្រូវបានចេញវេជ្ជបញ្ជាប្រសិនបើម្តាយចង់បាន។
តើយើងអាចបដិសេធការកើតទឹកភ្លោះបានទេ
អ្នកអាចបដិសេធ amniocentesis ជាការពិត! វាជាការមានផ្ទៃពោះរបស់យើង! ក្រុមគ្រូពេទ្យផ្តល់យោបល់ ប៉ុន្តែការសម្រេចចិត្តចុងក្រោយគឺស្ថិតនៅលើយើង (និងដៃគូរបស់យើង)។ លើសពីនេះទៅទៀត មុនពេលធ្វើ amniocentesis វេជ្ជបណ្ឌិតរបស់យើងតម្រូវឱ្យប្រាប់យើងអំពីហេតុផលដែលគាត់ផ្តល់ឱ្យយើងនូវការពិនិត្យនេះ អ្វីដែលគាត់កំពុងស្វែងរក របៀប amniocentesis នឹងប្រព្រឹត្តទៅ និងឧបសគ្គ និងផលវិបាកដែលអាចកើតមានរបស់វា។ បន្ទាប់ពីឆ្លើយសំណួរទាំងអស់របស់យើង គាត់នឹងសុំឱ្យយើងចុះហត្ថលេខាលើទម្រង់ការយល់ព្រមដែលមានព័ត៌មាន (តម្រូវដោយច្បាប់) ចាំបាច់ដើម្បីអាចបញ្ជូនគំរូទៅមន្ទីរពិសោធន៍។
ការវាយតម្លៃហានិភ័យនៃភាពមិនធម្មតានៃក្រូម៉ូសូមចំពោះកុមារ
ប៉ារ៉ាម៉ែត្របីត្រូវបានយកមកពិចារណា:
ទំហំនៃករបស់ទារក (វាស់វែងនៅអ៊ុលត្រាសោនត្រីមាសទី 1ចន្លោះពី 11 ទៅ 14 សប្តាហ៍នៃ amenorrhea): វាគឺជាសញ្ញាព្រមានប្រសិនបើវាធំជាង 3 mm;
ការវិភាគនៃសញ្ញាសម្គាល់សេរ៉ូមពីរ (ធ្វើឡើងពីការធ្វើតេស្តអ័រម៉ូនដែលលាក់ដោយសុក និងបានចូលទៅក្នុងឈាមរបស់ម្តាយ)៖ ភាពមិនប្រក្រតីនៃការវិភាគលើសញ្ញាសម្គាល់ទាំងនេះបង្កើនហានិភ័យនៃការមានកូនដែលមានរោគសញ្ញា Down ។
អាយុរបស់ម្តាយ.
វេជ្ជបណ្ឌិតរួមបញ្ចូលគ្នានូវកត្តាទាំងបីនេះដើម្បីកំណត់ហានិភ័យទាំងមូល។ ប្រសិនបើអត្រាធំជាង 1/250amniocentesis ត្រូវបានណែនាំ។
ប្រសិនបើមានកូនក្នុងគ្រួសារដែលមានជំងឺហ្សែន រួមទាំងជំងឺដុំគីស ហើយឪពុកម្តាយទាំងពីរគឺជាអ្នកផ្ទុកហ្សែនដែលខ្វះខាត។ ក្នុងករណីមួយក្នុងចំណោម ៤ ករណី ទារកមានហានិភ័យក្នុងការឆ្លងរោគនេះ។
ប្រសិនបើភាពមិនប្រក្រតីត្រូវបានរកឃើញនៅលើអ៊ុលត្រាសោនដោយមិនគិតពីពេលវេលានៃការមានផ្ទៃពោះ
ដើម្បីតាមដានវឌ្ឍនភាពនៃការមានផ្ទៃពោះដែលមានហានិភ័យខ្ពស់។ (ឧ. ភាពមិនឆបគ្នា rh ឬការវាយតម្លៃនៃភាពចាស់ទុំនៃសួត)។
Amniocentesis អាចកើតឡើង ចាប់ពីសប្តាហ៍ទី 15 នៃ amenorrhea រហូតដល់ថ្ងៃមុនពេលសំរាលកូន។ នៅពេលដែលត្រូវបានចេញវេជ្ជបញ្ជា ដោយសារតែមានការសង្ស័យយ៉ាងខ្លាំងអំពីភាពមិនប្រក្រតីនៃក្រូម៉ូសូម ឬហ្សែន វាត្រូវបានអនុវត្តឱ្យបានឆាប់តាមដែលអាចធ្វើទៅបាននៅចន្លោះសប្តាហ៍ទី 15 និងទី 18 នៃជំងឺអាមីណូរាគ។ ពីមុនមិនមានសារធាតុរាវ amniotic គ្រប់គ្រាន់សម្រាប់ការពិនិត្យត្រឹមត្រូវ ហើយហានិភ័យនៃផលវិបាកគឺធំជាង។ ការរំលូតកូនតាមបែបព្យាបាលគឺតែងតែអាចធ្វើទៅបាន។
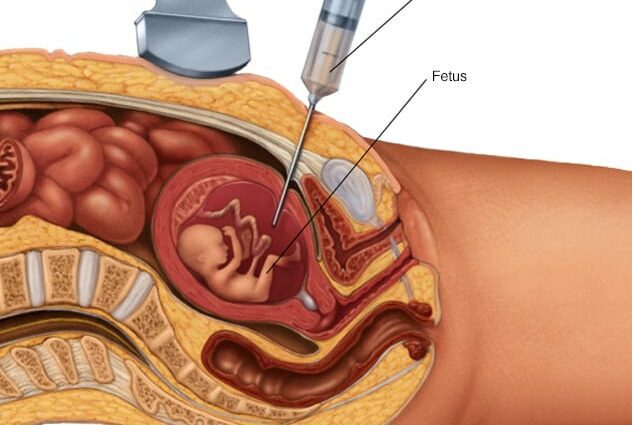
តើ amniocentesis កើតឡើងយ៉ាងដូចម្តេច?
Amniocentesis កើតឡើងក្នុងអំឡុងពេលអ៊ុលត្រាសោននៅក្នុងមន្ទីរពេទ្យក្នុងបរិយាកាសគ្មានមេរោគ។ ម្តាយទៅនឹងកើតមិនចាំបាច់តមទេ ហើយសំណាកមិនទាមទារឲ្យមានការប្រើថ្នាំសណ្តំទេ។ ការវាយដោយខ្លួនវាមិនឈឺជាងការធ្វើតេស្ដឈាមទេ។ ការប្រុងប្រយ័ត្នតែមួយគត់៖ ប្រសិនបើស្ត្រីមាន rhesus អវិជ្ជមាន គាត់នឹងចាក់សេរ៉ូមប្រឆាំង rhesus (ឬ anti-D) ដើម្បីជៀសវាងភាពមិនស៊ីគ្នានៃឈាមជាមួយកូនរបស់គាត់ (ក្នុងករណីគាត់មាន rhesus វិជ្ជមាន) ។ គិលានុបដ្ឋាយិកាចាប់ផ្តើមដោយការលាងចានពោះម្តាយ។ បន្ទាប់មក សម្ភពកំណត់ទីតាំងរបស់កុមារយ៉ាងជាក់លាក់ បន្ទាប់មកណែនាំម្ជុលល្អិតៗតាមជញ្ជាំងពោះ ខាងក្រោមផ្ចិត (ផ្ចិត)។ គាត់ទាញសារធាតុរាវ amniotic តិចតួចជាមួយនឹងសឺរាុំង ហើយបន្ទាប់មកចាក់វាចូលទៅក្នុងដបដែលគ្មានមេរោគ
ហើយបន្ទាប់ពី amniocentesis?
ម្តាយនឹងត្រឡប់មកផ្ទះវិញយ៉ាងឆាប់រហ័ស ដោយមានការណែនាំជាក់លាក់មួយចំនួន៖ សម្រាកពេញមួយថ្ងៃ ហើយលើសពីនេះទៅទៀត ទៅបន្ទប់សង្គ្រោះបន្ទាន់ ប្រសិនបើមានការហូរឈាម ការហូរទឹករំអិល ឬការឈឺចាប់លេចឡើងក្នុងប៉ុន្មានម៉ោង និងថ្ងៃបន្ទាប់ពីការពិនិត្យ។ មន្ទីរពិសោធន៍ទាក់ទងលទ្ធផលទៅវេជ្ជបណ្ឌិតប្រហែលបីសប្តាហ៍ក្រោយ។ ម៉្យាងវិញទៀត ប្រសិនបើរោគស្ត្រីគ្រាន់តែស្នើសុំការស្រាវជ្រាវដែលមានគោលដៅខ្លាំងលើភាពមិនធម្មតាតែមួយប៉ុណ្ណោះ ឧទាហរណ៍ trisomy 21 លទ្ធផលគឺលឿនជាង៖ ប្រហែលម្ភៃបួនម៉ោង។
ចំណាំថាការរលូតកូនអាចកើតឡើងក្នុង 0,1% * នៃករណីបន្ទាប់ពី amniocentesis វាគឺជាហានិភ័យតែមួយគត់ដែលមានកម្រិតនៃការពិនិត្យនេះ។ (10 ដងតិចជាងអ្វីដែលយើងបានគិតរហូតដល់ពេលនោះ បើយោងតាមទិន្នន័យអក្សរសិល្ប៍ថ្មីៗ)។
តើ amniocentesis ត្រូវបានសងវិញដោយសន្តិសុខសង្គមដែរឬទេ?
Amniocentesis ត្រូវបានគ្របដណ្តប់យ៉ាងពេញលេញ បន្ទាប់ពីមានការព្រមព្រៀងគ្នាជាមុន សម្រាប់ម្តាយនាពេលអនាគតទាំងអស់ដែលបង្ហាញពីហានិភ័យជាក់លាក់មួយ៖ ស្ត្រីដែលមានអាយុចាប់ពី 38 ឆ្នាំឡើងទៅ ប៉ុន្តែក៏មានអ្នកដែលមានគ្រួសារ ឬប្រវត្តិផ្ទាល់ខ្លួននៃជំងឺហ្សែន ដែលជាហានិភ័យនៃជម្ងឺ Down ។ 21 គភ៌ស្មើនឹងឬធំជាង 1/250 ហើយនៅពេលដែលអ៊ុលត្រាសោនបង្ហាញពីភាពមិនប្រក្រតី។
ឆាប់ៗនេះ ការធ្វើតេស្តឈាមទូទៅសម្រាប់ម្តាយដែលមានផ្ទៃពោះ?
ការសិក្សាជាច្រើនបានបង្ហាញពីចំណាប់អារម្មណ៍នៃយុទ្ធសាស្រ្តពិនិត្យមួយផ្សេងទៀត ពោលគឺការវិភាគ DNA របស់ទារក ចរាចរក្នុងឈាមរបស់ម្តាយ (ឬការពិនិត្យមុនពេលសម្រាលដែលមិនរាតត្បាត = DPNI) ។ លទ្ធផលរបស់ពួកគេបានបង្ហាញពីដំណើរការល្អណាស់ទាក់ទងនឹងភាពរសើប និងភាពជាក់លាក់ (> 99%) ក្នុងការបញ្ចាំង trisomy 13, 18 ឬ 21។ ការធ្វើតេស្តមិនរាតត្បាតថ្មីទាំងនេះសូម្បីតែត្រូវបានណែនាំដោយសង្គមសិក្សាអន្តរជាតិភាគច្រើន។ ចំពោះអ្នកជំងឺដែលមានហានិភ័យកើនឡើង trisomy ទារកហើយថ្មីៗនេះនៅប្រទេសបារាំងដោយ Haute Autorité de Santé (HAS) ។ នៅប្រទេសបារាំង ការធ្វើតេស្តមិនរាតត្បាតទាំងនេះបច្ចុប្បន្នកំពុងត្រូវបានសាកល្បង ហើយត្រូវបាន (មិនទាន់) សងប្រាក់វិញដោយសន្តិសុខសង្គម។