មាតិកា
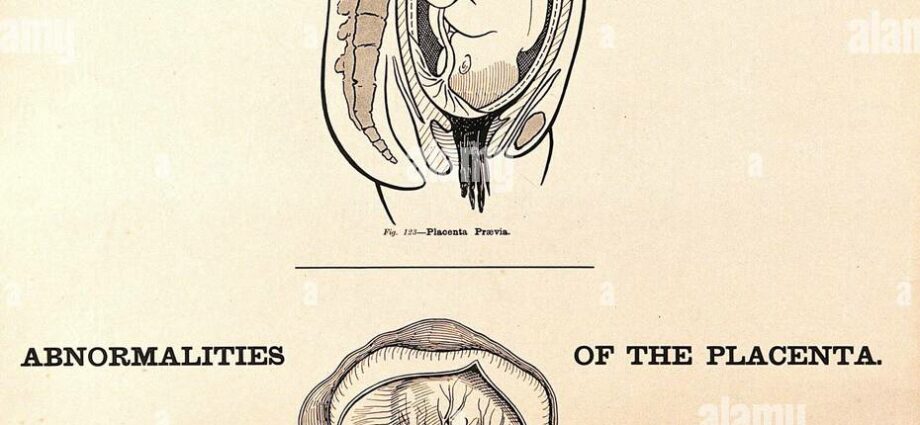
នៅពេលដែលសុកត្រូវបានបញ្ចូលទាប
រហូតដល់សប្តាហ៍ទី 18 នៃការមានផ្ទៃពោះ សុកជាច្រើនត្រូវបានដាក់នៅផ្នែកខាងក្រោមនៃស្បូន ហើយនេះមិនមែនជាបញ្ហានោះទេ។ ភាគច្រើន "ធ្វើចំណាកស្រុក" ឡើងលើនៅពេលដែលស្បូនលូតលាស់។ ភាគរយតូចមួយ (1/200) ត្រូវបានបញ្ចូលនៅជិតមាត់ស្បូននៅកម្រិតនៃផ្នែកខាងក្រោម (ធាតុដែលត្រូវបានបង្កើតឡើងក្នុងត្រីមាសទី 3 រវាងមាត់ស្បូន និងតួនៃស្បូន)។ វាត្រូវបានគេហៅថាសុក. ទីតាំងនេះមិនត្រឹមតែអាចធ្វើឱ្យទារកពិបាកចេញមកក្រៅប៉ុណ្ណោះទេ ប៉ុន្តែទំនងជាបណ្តាលឱ្យហូរឈាមនៅពេលដែលមានការកន្ត្រាក់កើតឡើង។ ផលវិបាកអាស្រ័យលើចម្ងាយសុកពីមាត់ស្បូន។ ក្នុងករណីកម្រ វាគ្របដណ្តប់ពេញមាត់ ហើយការសម្រាលអាចធ្វើបានតែដោយការវះកាត់វះកាត់ប៉ុណ្ណោះ។
សុកខាងមុខ, សុកក្រោយ, សុកមូលនិធិជាអ្វី?
យើងនិយាយអំពីសុកខាងមុខ ឬក្រោយ អាស្រ័យលើទីតាំងដែលសុកស្ថិតនៅ មិនថានៅខាងក្រោយ ឬខាងមុខស្បូននោះទេ។ យើងក៏និយាយអំពីសុកមូលនិធិ នៅពេលដែលសុកស្ថិតនៅបាតស្បូន។ នេះគ្រាន់តែជាការបង្ហាញពីទីតាំងរបស់សុកប៉ុណ្ណោះ; ពាក្យទាំងនេះមិនចាំបាច់សំដៅទៅលើរោគវិទ្យា ឬការផ្សាំសុកមិនល្អនោះទេ។
នៅពេលដែលសុកត្រូវបានឆ្លង
មេរោគរបស់ម្តាយអាចទៅដល់សុកតាមវិធីផ្សេងៗគ្នា។ តាមរយៈឈាម តាមរយៈមាត់ស្បូន ឬពីស្បូនខ្លួនឯង។ អាស្រ័យលើកាលបរិច្ឆេទនៃការឆ្លង ផលវិបាកនៃការមានផ្ទៃពោះគឺប្រែប្រួល (ការរលូតកូន ការពន្យារការលូតលាស់នៃស្បូន ការសម្រាលកូនមិនគ្រប់ខែ ការចូលរួមរបស់ទារកទើបនឹងកើត។ល។)។ អតិសុខុមប្រាណអាចធ្វើអាណានិគមលើម៉ាសសុក ឬអង្គុយលើភ្នាសទឹកភ្លោះ។ ជួនកាលអ៊ុលត្រាសោនបង្ហាញពីការឆ្លងមេរោគសុក ប៉ុន្តែវាមិនតែងតែច្បាស់នោះទេ។ ក្រោយពេលសម្រាលកូន សុកនឹងត្រូវបញ្ជូនទៅមន្ទីរពិសោធន៍ ដើម្បីកំណត់អត្តសញ្ញាណមេរោគដោយភាពប្រាកដប្រជា។
នៅពេលដែលសុកមានរូបរាងគួរឱ្យអស់សំណើច
នៅចុងបញ្ចប់នៃការមានផ្ទៃពោះសុក ("នំផេនខេក" ជាភាសាឡាតាំង) លេចឡើងជាឌីសដែលមានអង្កត់ផ្ចិត 20 សង់ទីម៉ែត្រនិងក្រាស់ 35 ម។ វាមានទំងន់ប្រហែល 500-600 ក្រាម។ ពីពេលមួយទៅពេលមួយវាមើលទៅខុសគ្នា។ ជំនួសឱ្យការបង្កើតម៉ាស់ធំតែមួយ វាត្រូវបែងចែកជាពីរផ្នែកដែលតភ្ជាប់ដោយទងផ្ចិត (សុក bi-partita) ។ ពេលផ្សេងទៀត វាជាដុំពកតូចមួយ ដែលស្ថិតនៅឆ្ងាយពីម៉ាសធំ ( cotyledon ដែលមិនប្រក្រតី)។ ភាគច្រើនជាញឹកញាប់ ស្ថានភាពទាំងនេះមិនបង្កបញ្ហាទេ។
នៅពេលដែលសុកចេញមកឆាប់ពេក
នៅពេលដែលអ្វីៗដំណើរការល្អសុកបានបំបែកចេញពីស្បូននៅពេលសម្រាលកូន។ នៅពេលដែលបាតុភូតនេះកើតឡើងមុនពេលសំរាលកូន hematoma (ថង់ឈាម) ត្រូវបានបង្កើតឡើងរវាងជញ្ជាំងស្បូននិងសុកដែលបណ្តាលឱ្យមានការរំខាននៃការផ្លាស់ប្តូរម្តាយនិងទារក។ ប្រសិនបើ hematoma ប៉ះពាល់តែផ្នែកតូចមួយនៃសុក ហានិភ័យជាទូទៅមានកម្រិត ហើយការសម្រាកនៅមន្ទីរពេទ្យជាធម្មតាអនុញ្ញាតឱ្យមានផ្ទៃពោះបន្តជាធម្មតា។ នៅពេលដែលការផ្ដាច់ជាប់ពាក់ព័ន្ធនឹងសុកទាំងមូល វាត្រូវបានគេហៅថា hematoma retro-placental ។ ផលវិបាកនេះជាសំណាងដែលកម្រកើតមានញឹកញាប់ អាចមានផលវិបាកធ្ងន់ធ្ងរដល់ម្តាយ និងទារក។ មូលហេតុ? វាមិនត្រូវបានគេដឹងច្បាស់នោះទេ ប៉ុន្តែមានកត្តារួមចំណែកដូចជាកើតមុន ការជក់បារី ឬការឆក់ក្នុងពោះ។ គស្ញដំបូងជាធម្មតាមានលក្ខណៈដូចជាៈ ហូរឈាម និងឈឺពោះភ្លាមៗ អមដោយទុក្ខព្រួយរបស់ទារក។ ពេលធ្វើរោគវិនិច្ឆ័យរួចមិនខាតពេលទេ! ការចាកចេញរបស់ទារកគឺចាំបាច់។
Placenta accreta: នៅពេលដែលសុកដាក់បញ្ចូលមិនបានល្អ។
ជាធម្មតាសុកត្រូវបានបញ្ចូលនៅកម្រិតនៃស្រទាប់ខាងក្នុងនៃស្បូន។ យន្តការនេះត្រូវបានបង្កើតឡើងដំបូងក្នុងការមានផ្ទៃពោះអាចលាតត្រដាងខុសប្រក្រតី។ នេះជាករណីដែលការស្អិតជាប់នៃផ្នែក ឬសុកទាំងអស់លាតសន្ធឹងជ្រៅជាងវាគួរនៅក្នុងស្បូន។ បន្ទាប់មកយើងនិយាយអំពីសុក។ ការផ្សាំដ៏កម្រនេះ (1/2500 ទៅ 1/1000 មានផ្ទៃពោះ) អាចមានភាពស្មុគស្មាញដោយការធ្លាក់ឈាមនៅពេលសម្រាល។ នេះដោយសារសុកដែលនៅជាប់ជញ្ជាំងស្បូនមិនអាចចេញបានតាមធម្មតា។ ការព្យាបាលមានភាពស្មុគ្រស្មាញ ដោយមានការចូលរួមពីក្រុមវេជ្ជសាស្រ្ដទាំងមូល ហើយអាស្រ័យយ៉ាងសំខាន់ទៅលើវិសាលភាពនៃការហូរឈាម។
នៅពេលដែលសុកលូតលាស់ខុសពីធម្មតា។
ភាពខុសប្រក្រតីប្រភេទនេះគឺកម្រណាស់ តាមលំដាប់នៃការមានផ្ទៃពោះមួយក្នុង 1។ វាត្រូវបានជួបប្រទះនៅក្នុងអ្វីដែលគេហៅថា ផ្ទៃពោះថ្គាម (ឬប្រជ្រុយ hydatidiform)។ ប្រភពដើមគឺក្រូម៉ូសូម ហើយកើតឡើងពីការបង្កកំណើត។ ការហូរឈាមនៅដើមដំបូងនៃការមានផ្ទៃពោះ ចង្អោរ ឬក្អួតធ្ងន់ធ្ងរ ស្បូនទន់ធំជាងធម្មតានៅពេលមានផ្ទៃពោះ អាចដាក់បន្ទះឈីបនៅក្នុងត្រចៀក។ ការធ្វើរោគវិនិច្ឆ័យត្រូវបានបញ្ជាក់ដោយអ៊ុលត្រាសោន។ មាន moles hydatidiform ពីរប្រភេទ។ វាអាចជាប្រជ្រុយ "ពេញលេញ" ដែលមិនដែលមានអំប្រ៊ីយ៉ុងទេ ប៉ុន្តែសុកដែលបន្តលូតលាស់ទៅជាដុំគីសច្រើន ហើយមានរូបរាងនៃផ្លែទំពាំងបាយជូ ឬប្រជ្រុយមួយផ្នែក ដែលអំប្រ៊ីយ៉ុងអាចវិវត្តជាធម្មតា ប៉ុន្តែ មិនធម្មតា ម្តងទៀតជាមួយនឹងការលូតលាស់សុកច្រើនពេក។ បន្ទាប់ពីការជម្លៀសដោយសេចក្តីប្រាថ្នានៃការមានផ្ទៃពោះថ្គាម កម្រិតធម្មតានៃអរម៉ូនមានផ្ទៃពោះ (hCG) ត្រូវបានចេញវេជ្ជបញ្ជារយៈពេលជាច្រើនខែ។ ជាការពិត ជាទូទៅពួកវាមានកម្រិតខ្ពស់មិនធម្មតានៅក្នុងប្រភេទនៃជំងឺនេះ ប៉ុន្តែក្រោយមកត្រូវតែក្លាយជាអវិជ្ជមាន។ ជួនកាល ប្រជ្រុយ hydatidiform នៅតែបន្ត ឬរាលដាលដល់សរីរាង្គផ្សេងទៀត។ ស្ថានភាពនេះទាមទារឱ្យមានការត្រួតពិនិត្យ និងការព្យាបាលកាន់តែខ្លាំង