មាតិកា
ស្របតាមបេសកកម្មរបស់ខ្លួន ក្រុមប្រឹក្សាភិបាលវិចារណកថានៃ MedTvoiLokony ខិតខំប្រឹងប្រែងដើម្បីផ្តល់នូវមាតិកាវេជ្ជសាស្ត្រដែលអាចទុកចិត្តបានដែលគាំទ្រដោយចំណេះដឹងវិទ្យាសាស្ត្រចុងក្រោយបំផុត។ ទង់បន្ថែម "មាតិកាដែលបានត្រួតពិនិត្យ" បង្ហាញថាអត្ថបទនេះត្រូវបានពិនិត្យដោយ ឬសរសេរដោយផ្ទាល់ដោយគ្រូពេទ្យ។ ការផ្ទៀងផ្ទាត់ពីរជំហាននេះ៖ អ្នកសារព័ត៌មានផ្នែកវេជ្ជសាស្រ្ត និងវេជ្ជបណ្ឌិតអនុញ្ញាតឱ្យយើងផ្តល់នូវខ្លឹមសារគុណភាពខ្ពស់បំផុតស្របតាមចំណេះដឹងផ្នែកវេជ្ជសាស្ត្របច្ចុប្បន្ន។
ការប្តេជ្ញាចិត្តរបស់យើងនៅក្នុងតំបន់នេះត្រូវបានកោតសរសើរដោយសមាគមអ្នកកាសែតដើម្បីសុខភាព ដែលបានផ្តល់រង្វាន់ដល់ក្រុមប្រឹក្សាភិបាលវិចារណកថានៃ MedTvoiLokony ជាមួយនឹងចំណងជើងកិត្តិយសនៃអ្នកអប់រំដ៏អស្ចារ្យ។
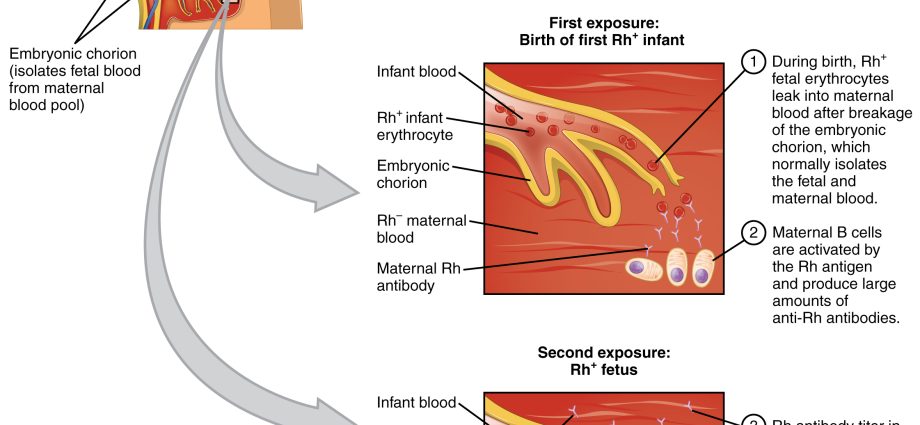
ជម្ងឺ hemolytic ទារកទើបនឹងកើតគឺជាស្ថានភាពដែលបណ្តាលមកពីភាពមិនស៊ីគ្នា (ជម្លោះ) នៅក្នុងកត្តា Rh ឬក្រុមឈាម AB0 រវាងម្តាយនិងទារក។ ជម្ងឺនេះបណ្តាលឱ្យមានការផលិតអង្គបដិប្រាណនៅក្នុងឈាមរបស់ម្តាយ ដែលនាំទៅដល់ការបំបែកកោសិកាឈាមក្រហមរបស់ទារក និងទារកទើបនឹងកើត។ ទម្រង់គ្រោះថ្នាក់បំផុតនៃជំងឺ hemolytic គឺជម្ងឺខាន់លឿង។
ពាក្យពីរបីអំពីជំងឺ hemolytic នៃទារកទើបនឹងកើត ...
ជម្ងឺនេះទាក់ទងនឹងការប៉ះទង្គិចខាងសរីរវិទ្យា ពោលគឺស្ថានភាពដែលក្រុមឈាមរបស់ម្តាយខុសពីក្រុមឈាមរបស់កុមារ។ ជំងឺ Hemolytic បណ្តាលឱ្យការផលិតអង្គបដិប្រាណនៅក្នុងឈាមរបស់ម្តាយដែលបំបែកកោសិកាឈាមក្រហមរបស់ទារកនិងទារកទើបនឹងកើត។ ទម្រង់គ្រោះថ្នាក់បំផុតនៃជំងឺនេះគឺជម្ងឺខាន់លឿងធ្ងន់ធ្ងរដែលបង្កឡើងដោយការកើនឡើងនៃកម្រិត bilirubin ក្នុងឈាម និងការវិវត្តនៃភាពស្លេកស្លាំង។ នៅពេលដែលកម្រិត bilirubin លើសពីកម្រិតជាក់លាក់មួយ វាអាចបំផ្លាញខួរក្បាល ដែលត្រូវបានគេស្គាល់ថាជា ជម្ងឺខាន់លឿងនៃពងស្វាសនៃមូលដ្ឋាននៃខួរក្បាលដែលជាលទ្ធផល - ប្រសិនបើកុមារនៅមានជីវិត - ការអភិវឌ្ឍផ្លូវចិត្តខ្សោយ។ បច្ចុប្បន្ននេះជម្លោះខាងសរីរវិទ្យាមិនមែនជាបញ្ហាធំដូចនៅសតវត្សទី IX ទេ។
មូលហេតុនៃជំងឺ hemolytic នៃទារកទើបនឹងកើត
មនុស្សគ្រប់រូបមានក្រុមឈាមជាក់លាក់មួយ ហើយនៅក្រោមលក្ខខណ្ឌធម្មតា រាងកាយដែលមានសុខភាពល្អមិនផលិតអង្គបដិប្រាណប្រឆាំងនឹងកោសិកាឈាមរបស់វាឡើយ។ ក្រុមឈាម Rh + មិនផលិតអង្គបដិប្រាណប្រឆាំងនឹងកត្តានេះទេ ពោលគឺប្រឆាំងនឹង Rh ។ ស្រដៀងគ្នានេះដែរ រាងកាយរបស់អ្នកជំងឺដែលមានក្រុមឈាម A មិនផលិតអង្គបដិប្រាណប្រឆាំងនឹង A ទេ។ ទោះជាយ៉ាងណាក៏ដោយ ច្បាប់នេះមិនអនុវត្តចំពោះស្ត្រីមានផ្ទៃពោះទេ ដូច្នេះជំងឺ hemolytic របស់ទារកទើបនឹងកើតគឺបណ្តាលមកពីជម្លោះរវាងឈាមរបស់ទារក និងអង្គបដិប្រាណដែលផលិតដោយម្តាយ។ និយាយឱ្យសាមញ្ញ: ឈាមរបស់ម្តាយគឺអាឡែស៊ីទៅនឹងឈាមរបស់ទារក។ អង្គបដិប្រាណរបស់ស្ត្រីមានផ្ទៃពោះអាចឆ្លងកាត់សុក (ក្នុងពេលមានផ្ទៃពោះបច្ចុប្បន្ន ឬបន្ទាប់) និងវាយប្រហារកោសិកាឈាមរបស់ទារក។ ផលវិបាកគឺជំងឺ hemolytic របស់កុមារ។
រោគសញ្ញានិងទម្រង់នៃជំងឺ hemolytic របស់កុមារ
ទម្រង់ស្រាលបំផុតនៃជំងឺ hemolytic គឺការបំផ្លាញកោសិកាឈាមរបស់ទារកច្រើនពេក។ កូនកើតមកជាមួយ ភាពស្លេកស្លាំង។ជាធម្មតាអមដោយលំពែងរីកធំ និងថ្លើម ប៉ុន្តែនេះមិនបង្កការគំរាមកំហែងដល់អាយុជីវិតរបស់គាត់ទេ។ យូរ ៗ ទៅរូបភាពឈាមមានភាពប្រសើរឡើងយ៉ាងខ្លាំងហើយទារកមានការរីកចម្រើនត្រឹមត្រូវ។ ទោះជាយ៉ាងណាក៏ដោយវាគួរតែត្រូវបានសង្កត់ធ្ងន់ថាក្នុងករណីខ្លះភាពស្លកសាំងគឺធ្ងន់ធ្ងរហើយត្រូវការការព្យាបាលពីអ្នកឯកទេស។
ទម្រង់មួយទៀតនៃជំងឺ hemolytic មានជំងឺខាន់លឿងធ្ងន់ធ្ងរ. ទារករបស់អ្នកហាក់ដូចជាមានសុខភាពល្អទាំងស្រុង ប៉ុន្តែចាប់ផ្តើមកើតជម្ងឺខាន់លឿងនៅថ្ងៃដំបូងបន្ទាប់ពីកំណើត។ មានការកើនឡើងយ៉ាងឆាប់រហ័សនៃ bilirubin ដែលទទួលខុសត្រូវចំពោះពណ៌លឿងនៃស្បែក។ ជម្ងឺខាន់លឿងគឺជាគ្រោះថ្នាក់ដ៏អស្ចារ្យមួយ ដោយសារតែកំហាប់របស់វាលើសពីកម្រិតជាក់លាក់មួយ មានឥទ្ធិពលពុលលើខួរក្បាលរបស់ទារក។ វាថែមទាំងអាចនាំឱ្យខូចខួរក្បាលទៀតផង។ ចំពោះកុមារដែលមានជម្ងឺខាន់លឿងការប្រកាច់និងភាពតានតឹងសាច់ដុំហួសប្រមាណត្រូវបានគេសង្កេតឃើញ។ ទោះបីជាកុមារត្រូវបានសង្គ្រោះក៏ដោយ ជំងឺខាន់លឿងអាចមានផលវិបាកធ្ងន់ធ្ងរ ឧទាហរណ៍ កុមារអាចបាត់បង់ការស្តាប់ ទទួលរងពីជំងឺឆ្កួតជ្រូក ហើយថែមទាំងពិបាកនិយាយ និងរក្សាតុល្យភាពទៀតផង។
ទម្រង់ចុងក្រោយនិងធ្ងន់ធ្ងរបំផុតនៃជំងឺ hemolytic នៃទារកទើបនឹងកើតគឺមានលក្ខណៈទូទៅ ហើមគភ៌. ជាលទ្ធផលនៃការបំផ្លាញកោសិកាឈាមរបស់ទារកដោយអង្គបដិប្រាណរបស់ម្តាយ (នៅតែស្ថិតក្នុងដំណាក់កាលនៃជីវិតគភ៌) ចរាចររបស់ទារកទើបនឹងកើតត្រូវបានរំខានហើយភាពជ្រាបនៃសរសៃឈាមរបស់វាត្រូវបានកើនឡើង។ តើវាមានន័យយ៉ាងដូចម្តេច? សារធាតុរាវចេញពីសរសៃឈាមរត់ទៅជាលិកាដែលនៅជាប់គ្នា ដូច្នេះបណ្តាលឱ្យហើមខាងក្នុងបង្កើតជាសរីរាង្គសំខាន់ៗដូចជា peritoneum ឬថង់ pericardial ដែលនៅជុំវិញបេះដូង។ ក្នុងពេលជាមួយគ្នានេះទារកទើបចេះដើរតេះតះមានការវិវត្តនៃភាពស្លកសាំង។ ជាអកុសល ការហើមគភ៌គឺធ្ងន់ធ្ងរណាស់ ដែលជារឿយៗនាំឱ្យគភ៌ស្លាប់ក្នុងផ្ទៃ ឬក្រោយពេលកើត។
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺ hemolytic នៃទារកទើបនឹងកើត
ជាធម្មតា ស្ត្រីមានផ្ទៃពោះនឹងឆ្លងកាត់ការធ្វើតេស្តពិនិត្យដើម្បីកំណត់វត្តមានរបស់ anti-RhD ឬអង្គបដិប្រាណដែលពាក់ព័ន្ធស្មើគ្នាផ្សេងទៀត។ ជាធម្មតានៅក្នុងត្រីមាសទី 16 នៃការមានផ្ទៃពោះ ការធ្វើតេស្ត antiglobulin (ការធ្វើតេស្ត Coombs) ត្រូវបានអនុវត្តប្រសិនបើឪពុកម្តាយរបស់កុមារមាន RhD មិនឆបគ្នា។ ទោះបីជាលទ្ធផលអវិជ្ជមានក៏ដោយ ការធ្វើតេស្តត្រូវបានធ្វើម្តងទៀតរៀងរាល់ត្រីមាស និងមួយខែមុនពេលសម្រាល។ នៅក្នុងវេន លទ្ធផលតេស្តវិជ្ជមានគឺជាការចង្អុលបង្ហាញសម្រាប់ការពង្រីកការធ្វើរោគវិនិច្ឆ័យ និងការធ្វើតេស្តនៃប្រភេទ និងកម្រិតនៃអង្គបដិប្រាណ។ កម្រិតអង្គបដិប្រាណទាប (ក្រោម 32) ត្រូវការតែការព្យាបាលបែបអភិរក្សប៉ុណ្ណោះ ពោលគឺការត្រួតពិនិត្យប្រចាំខែនៃអង្គបដិប្រាណ titer ។ ម៉្យាងទៀតការធ្វើរោគវិនិច្ឆ័យនៃអង់ទីករខ្ពស់ (លើសពី XNUMX) ទាមទារការព្យាបាលរាតត្បាតបន្ថែមទៀត។ ការចង្អុលបង្ហាញសម្រាប់ការនេះក៏ជាការកំណត់អត្តសញ្ញាណនៃការពង្រីកសរសៃឈាមវ៉ែន umbilical vein, hepatomegaly និង thickened placenta នៅលើអ៊ុលត្រាសោន។ បន្ទាប់មក ការចាក់ថ្នាំ aminopuncture និង cordocentesis (ទទួលបានគំរូឈាមទារកសម្រាប់ការធ្វើតេស្ត) ត្រូវបានអនុវត្ត។ ការធ្វើតេស្តទាំងនេះអនុញ្ញាតឱ្យវាយតម្លៃយ៉ាងត្រឹមត្រូវថាតើកម្រិតនៃភាពស្លេកស្លាំងគភ៌មានកម្រិតណា ដើម្បីវាយតម្លៃប្រភេទឈាម និងវត្តមានអង់ទីហ្សែនសមស្របនៅលើកោសិកាឈាម។ លទ្ធផលធម្មតាតម្រូវឱ្យធ្វើតេស្តម្តងទៀតបន្ទាប់ពីពីរបីសប្តាហ៍។
ការព្យាបាលត្រូវបានផ្តួចផ្តើមនៅពេលដែលភាពស្លកសាំងធ្ងន់ធ្ងរត្រូវបានរកឃើញ។ លើសពីនេះទៅទៀតវិធីសាស្ត្រ PCR ត្រូវបានអនុវត្តដែលបញ្ជាក់ពីវត្តមានរបស់ D antigen ។ កង្វះអង់ទីហ្សែននេះមិនរាប់បញ្ចូលការកើតឡើងនៃជំងឺ hemolytic នៃទារកនោះទេ។
ជំងឺ Hemolytic នៃទារកទើបនឹងកើត - ការព្យាបាល
ការព្យាបាលជម្ងឺជាចម្បងពាក់ព័ន្ធនឹងការបញ្ចូលឈាមក្រៅស្បូនក្រោមការណែនាំអ៊ុលត្រាសោន។ ឈាមត្រូវបានបញ្ចូលទៅក្នុងគ្រែសរសៃឈាម ឬចូលទៅក្នុងប្រហោងពោះរបស់ទារក។ វដ្តនៃការបញ្ចូលឈាម 3-4 ត្រូវបានទាមទារសម្រាប់ការប្តូរឈាមពេញលេញ។ ការព្យាបាលគួរតែត្រូវបានបន្តរហូតដល់ទារកមានលទ្ធភាពរស់នៅក្រៅស្បូន។ លើសពីនេះ វេជ្ជបណ្ឌិតណែនាំឱ្យបញ្ចប់ការមានផ្ទៃពោះរហូតដល់អតិបរមា ៣៧ សប្តាហ៍។ ក្រោយពេលកើត ទារកទើបនឹងកើតច្រើនតែត្រូវការការចាក់បញ្ចូលអាល់ប៊ុយមីន និងការព្យាបាលដោយប្រើរូបថត ក្នុងករណីធ្ងន់ធ្ងរជាងនេះ ការបញ្ចូលជំនួស ឬការបញ្ចូលបន្ថែមត្រូវបានអនុវត្ត។ បន្ថែមពីលើការព្យាបាល ការការពារជំងឺក៏មានសារៈសំខាន់ផងដែរ។
ជំងឺ Hemolytic នៃទារកទើបនឹងកើត - ការការពារ
ការការពារជំងឺ Hemolytic អាចមានលក្ខណៈជាក់លាក់ និងមិនជាក់លាក់។ ទីមួយគឺត្រូវជៀសវាងការទាក់ទងជាមួយឈាមបរទេស និងដើម្បីអនុវត្តតាមច្បាប់នៃការបញ្ចូលឈាមដែលត្រូវគ្នាជាក្រុមបន្ទាប់ពីការផ្គូផ្គងឆ្លងគ្នា។ ទីពីរ, នៅក្នុងវេន, គឺផ្អែកលើការអនុវត្តនៃ anti-D immunoglobulin 72 ម៉ោងមុនពេលការលេចធ្លាយឈាមដែលរំពឹងទុក, នោះគឺ:
- ក្នុងអំឡុងពេលសម្រាលកូន,
- នៅក្នុងព្រឹត្តិការណ៍នៃការរលូតកូន,
- ក្នុងករណីមានការហូរឈាមអំឡុងពេលមានផ្ទៃពោះ។
- ជាលទ្ធផលនៃនីតិវិធីរាតត្បាតដែលបានធ្វើឡើងអំឡុងពេលមានផ្ទៃពោះ
- អំឡុងពេលនៃការវះកាត់ស្បូន។
ដោយសារការបង្ការការមានផ្ទៃពោះក្នុងពេលមានផ្ទៃពោះចំពោះស្ត្រី Rh អវិជ្ជមានជាមួយនឹងលទ្ធផលតេស្ត antiglobulin អវិជ្ជមាន ការគ្រប់គ្រងថ្នាំ immunoglobulins ប្រឆាំងនឹង D (នៅសប្តាហ៍ទី 28 នៃការមានផ្ទៃពោះ) ត្រូវបានប្រើ។ ដូសបន្ទាប់នៃ immunoglobulins ត្រូវបានផ្តល់ឱ្យតែបន្ទាប់ពីទារកកើតមក។ វិធីសាស្រ្តនេះធានាបានតែការមានគភ៌ជិតបំផុតមួយ។ ចំពោះស្ត្រីដែលមានគម្រោងមានកូនកាន់តែច្រើន ការចាក់ថ្នាំ immunoprophylaxis ត្រូវបានគេប្រើម្តងទៀត។