មាតិកា
ភាពស្លេកស្លាំង Hemolytic
ការពិពណ៌នាវេជ្ជសាស្ត្រ
ភាពស្លេកស្លាំង តាមនិយមន័យ ពាក់ព័ន្ធនឹងការថយចុះនៃកោសិកាឈាមក្រហម ឬកម្រិតអេម៉ូក្លូប៊ីន។ ពាក្យថា "ភាពស្លេកស្លាំង hemolytic" រួមបញ្ចូលនូវប្រភេទផ្សេងៗនៃភាពស្លេកស្លាំង ដែលកោសិកាឈាមក្រហមត្រូវបានបំផ្លាញមុនអាយុនៅក្នុងឈាម។ ពាក្យថា hemolysis មានន័យថាការបំផ្លាញកោសិកាឈាមក្រហម (hemo = ឈាម; lysis = ការបំផ្លាញ) ។
ខួរឆ្អឹងមានសមត្ថភាពបម្រុងជាក់លាក់។ នោះគឺវាអាចបង្កើនការផលិតកោសិកាឈាមក្រហមដល់កម្រិតជាក់លាក់មួយដើម្បីប៉ះប៉ូវការបំផ្លាញដែលកើនឡើង។ ជាធម្មតា កោសិកាឈាមក្រហមធ្វើចរាចរក្នុងសរសៃឈាមប្រហែល 120 ថ្ងៃ។ នៅចុងបញ្ចប់នៃជីវិតរបស់ពួកគេ ពួកគេត្រូវបានបំផ្លាញដោយលំពែង និងថ្លើម (សូមមើលផងដែរនូវសន្លឹកភាពស្លេកស្លាំង – ទិដ្ឋភាពទូទៅ)។ ការពន្លឿនការបំផ្លាញកោសិកាឈាមក្រហមគឺជាការជំរុញដ៏សំខាន់មួយក្នុងការផលិតកោសិកាឈាមក្រហមថ្មី ដែលត្រូវបានសម្របសម្រួលដោយអរម៉ូនដែលផលិតដោយតម្រងនោមគឺ អេរីត្រូប៉ូអ៊ីទីន (EPO)។ ក្នុងករណីខ្លះខួរឆ្អឹងអាចផលិតកោសិកាឈាមក្រហមបានច្រើនតាមចំនួនដែលត្រូវបានបំផ្លាញខុសធម្មតា ដូច្នេះកម្រិតអេម៉ូក្លូប៊ីនមិនធ្លាក់ចុះទេ។ យើងកំពុងនិយាយអំពីសំណង hemolysis ដោយគ្មានភាពស្លេកស្លាំង។ នេះគឺសំខាន់ព្រោះមានកត្តាមួយចំនួនដែលអាចបណ្តាលឱ្យស្ថានភាពនេះខូចទៅជាកត្តាដែលនឹងរំខានដល់ការផលិត EPO ដូចជាការមានផ្ទៃពោះ ការខ្សោយតម្រងនោម កង្វះអាស៊ីតហ្វូលិក ឬការឆ្លងមេរោគស្រួចស្រាវ។
មូលហេតុ
ភាពស្លេកស្លាំង Hemolytic ជាទូទៅត្រូវបានចាត់ថ្នាក់ដោយយោងទៅតាមថាតើវាបណ្តាលមកពីកោសិកាឈាមក្រហមដែលខុសពីធម្មតា (intracorpuscular) ឬកត្តាខាងក្រៅនៃកោសិកាឈាមក្រហម (extracorpuscular) ។ ភាពខុសគ្នាក៏ត្រូវបានបង្កើតឡើងរវាងភាពស្លេកស្លាំងតំណពូជ និងដែលទទួលបានផងដែរ។
មូលហេតុតំណពូជនិង intracorpuscular
- Hemoglobinopathies (ឧ.
- អង់ស៊ីម (ឧទាហរណ៍កង្វះ G6-PD)
- ភាពមិនធម្មតានៃភ្នាស និង cytoskeletal (ឧទាហរណ៍ជំងឺស្វ៊ែរពីកំណើត)
កត្តាតំណពូជ និងជំងឺលើសឈាម
- រោគសញ្ញា hemolytic-uremic គ្រួសារ (atypical)
មូលហេតុដែលទទួលបាននិង intracorpuscular
- អេម៉ូក្លូប៊ីនអ៉ូស្តូលីនយូផូលីម័រ
មូលហេតុដែលទទួលបាននិង extracorpuscular
- ការបំផ្លិចបំផ្លាញមេកានិក (microangiopathy)
- ភ្នាក់ងារពុល
- ឱសថ
- ការឆ្លងមេរោគ
- ភាពស៊ាំ
សូមពិភាក្សាឧទាហរណ៍មួយចំនួន ព្រោះវាមិនអាចទៅរួចទេក្នុងការពិពណ៌នាអំពីពួកវាទាំងអស់នៅក្នុងបរិបទនៃឯកសារនេះ។
ភាពស្លេកស្លាំង hemolytic ប្រព័ន្ធភាពស៊ាំ៖
ប្រតិកម្មអូតូអ៊ុយមីន។ ក្នុងករណីនេះ រាងកាយសម្រាប់ហេតុផលផ្សេងៗផលិតអង្គបដិប្រាណប្រឆាំងនឹងកោសិកាឈាមក្រហមរបស់វា៖ ទាំងនេះត្រូវបានគេហៅថា autoantibodies ។ មានពីរប្រភេទ៖ អ្នកដែលមាន autoantibodies ក្តៅ និង អ្នកដែលមាន autoantibodies ត្រជាក់ អាស្រ័យលើថាតើសីតុណ្ហភាពល្អបំផុតសម្រាប់សកម្មភាពអង្គបដិប្រាណគឺ 37 ° C ឬ 4 ° C ។ ភាពខុសគ្នានេះគឺមានសារៈសំខាន់ព្រោះការព្យាបាលប្រែប្រួលពីទម្រង់មួយទៅទម្រង់មួយ។
- អូតូអង់ទីប៊ីយ៉ូតក្តៅ៖ ភាគច្រើនប៉ះពាល់ដល់មនុស្សពេញវ័យ និងបណ្តាលឱ្យមានភាពស្លេកស្លាំងរ៉ាំរ៉ៃ និងជួនកាលធ្ងន់ធ្ងរ។ ពួកគេតំណាងឱ្យ 80% នៃភាពស្លេកស្លាំង hemolytic អូតូអ៊ុយមីន។ ក្នុងពាក់កណ្តាលនៃករណី ពួកគេអាចបង្កឡើងដោយថ្នាំមួយចំនួន (អាល់ហ្វា-មេទីលដូប៉ា, អិល-ដូប៉ា) ឬជំងឺមួយចំនួន (ដុំសាច់អូវែ រោគសញ្ញា lymphoproliferative ជាដើម)។ នេះត្រូវបានគេហៅថា "បន្ទាប់បន្សំ" ភាពស្លេកស្លាំងអូតូអ៊ុយមីន hemolytic ចាប់តាំងពីពួកវាលេចឡើងជាលទ្ធផលនៃជំងឺមួយផ្សេងទៀត។
- អង់ទីករស្វ័យភាពត្រជាក់៖ ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងដំណាក់កាលស្រួចស្រាវនៃការបំផ្លាញកោសិកាឈាមក្រហមដែលបណ្តាលមកពីជំងឺផ្តាសាយ។ ក្នុង 30% នៃករណី យើងកំពុងដោះស្រាយជាមួយនឹងប្រតិកម្មអូតូអ៊ុយមីនបន្ទាប់បន្សំ ដែលអាចត្រូវបានពន្យល់ដោយការឆ្លងមេរោគ ឬ mycoplasma ដែលជាមីក្រូសរីរាង្គកម្រិតមធ្យមរវាងមេរោគ និងបាក់តេរី។
ប្រតិកម្ម Immunoallergic ។ ក្នុងករណី hemolysis ថ្នាំ immunoallergic (មិនមែនអូតូអ៊ុយមីន) អង្គបដិប្រាណមិនវាយប្រហារកោសិកាឈាមក្រហមទេ ប៉ុន្តែថ្នាំមួយចំនួន៖ Penicillin, cefalotin, cephalosporins, rifampicin, phenacetin, quinine ជាដើម។
ភាពស្លេកស្លាំង hemolytic ពីកំណើត៖
មានសមាសធាតុសំខាន់បីនៅក្នុងកោសិកាឈាមក្រហម។ មានអេម៉ូក្លូប៊ីន ស្មុគ្រស្មាញភ្នាស-ស៊ីតូស្គីលតុន និង "គ្រឿងម៉ាស៊ីន" អង់ស៊ីមដើម្បីធ្វើឱ្យវាដំណើរការទាំងអស់។ ភាពមិនធម្មតានៃហ្សែននៅក្នុងកត្តាណាមួយនៃកត្តាទាំងបីនេះអាចបណ្តាលឱ្យមានភាពស្លេកស្លាំង hemolytic ។
ភាពមិនធម្មតានៃតំណពូជនៃភ្នាសនៃកោសិកាឈាមក្រហម។ មូលហេតុចម្បងគឺជំងឺស្វ៊ែរពីកំណើត ដែលត្រូវបានគេហៅថាដោយសារតែរូបរាងស្វ៊ែរដែលបន្ទាប់មកកំណត់លក្ខណៈកោសិកាឈាមក្រហមហើយដែលធ្វើឱ្យពួកវាមានភាពផុយស្រួយជាពិសេស។ វាកើតឡើងញឹកញាប់៖ 1 ករណីក្នុង 5000។ ភាពមិនធម្មតានៃហ្សែនជាច្រើនត្រូវបានចូលរួម ទម្រង់បុរាណគឺ autosomal ត្រួតត្រា ប៉ុន្តែទម្រង់ recessive ក៏មានផងដែរ។ វាអាចបណ្តាលឱ្យមានផលវិបាកមួយចំនួន: គ្រួសក្នុងថង់ទឹកប្រមាត់, ដំបៅនៅលើជើង។
អង់ស៊ីម។ មានទម្រង់មួយចំនួននៃកង្វះអង់ស៊ីមដែលអាចបណ្តាលឱ្យមានភាពស្លេកស្លាំង hemolytic ។ ពួកវាជាទូទៅមានតំណពូជ។ ធម្មតាបំផុតគឺកង្វះអង់ស៊ីមមួយហៅថា "glucose-6-phosphate dehydrogenase" ដែលបណ្តាលឱ្យមានការបំផ្លិចបំផ្លាញនៃកោសិកាឈាមក្រហមមុនអាយុ និង ភាពស្លេកស្លាំង hemolytic ជាបន្តបន្ទាប់។
ពិការភាពហ្សែនដែលជាប់ពាក់ព័ន្ធត្រូវបានភ្ជាប់ទៅនឹងក្រូម៉ូសូម X ដូច្នេះមានតែបុរសប៉ុណ្ណោះដែលអាចរងផលប៉ះពាល់។ ស្ត្រីអាចចម្លងជំងឺហ្សែននេះទៅឲ្យកូនបាន។ ចំពោះអ្នកដែលមានកង្វះអង់ស៊ីមនេះ ភាពស្លេកស្លាំង hemolytic ភាគច្រើនកើតឡើងបន្ទាប់ពីការប៉ះពាល់នឹងភ្នាក់ងារអុកស៊ីតកម្ម។
អ្នកដែលមានកង្វះ G6PD អាចវិវត្តទៅជា hemolysis ស្រួចស្រាវនៅពេលដែលប៉ះពាល់នឹងភ្នាក់ងារមួយចំនួនដូចជា៖
- ការប្រើប្រាស់សណ្តែកច្រើនប្រភេទ ហៅថា សណ្តែកគ្រាប់តូចៗ (faba ញៀន) ឬការប៉ះពាល់នឹងលំអងពីរុក្ខជាតិនោះ (ប្រភេទសណ្តែកនេះត្រូវបានប្រើសម្រាប់ចំណីសត្វ)។ ទំនាក់ទំនងនេះនាំឱ្យមានភាពស្លេកស្លាំង hemolytic ស្រួចស្រាវដែលត្រូវបានគេហៅថា favism ។
- ការប្រើប្រាស់ថ្នាំមួយចំនួន៖ ថ្នាំប្រឆាំងគ្រុនចាញ់ មេទីលដូប៉ា (បន្ថយសម្ពាធឈាម) ស៊ុលហ្វូណាមីត (ថ្នាំប្រឆាំងបាក់តេរី) អាស្ពីរីន ថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីត គីនីឌីន ឃ្វីននីន ជាដើម។
- ការប៉ះពាល់នឹងសារធាតុគីមីមួយចំនួនដូចជា ដុំពក។
- ការឆ្លងមេរោគជាក់លាក់។
ជំងឺនេះត្រូវបានធ្វើរោគវិនិច្ឆ័យជាញឹកញាប់ចំពោះមនុស្សមកពីអាងមេឌីទែរ៉ាណេ (ជាពិសេសកោះក្រិក) ក៏ដូចជាប្រជាជនស្បែកខ្មៅនៅអាហ្រ្វិក និងសហរដ្ឋអាមេរិក (ដែលអត្រាប្រេវ៉ាឡង់របស់វាគឺពី 10% ទៅ 14%) ។ នៅតំបន់ខ្លះនៃពិភពលោក 20% ឬច្រើនជាងនេះនៃចំនួនប្រជាជនមានវា។
ឧទាហរណ៍នៃការវិវត្តន៍រួមគ្នា មនុស្សម្នាក់ប្រហែលជាឆ្ងល់ថាហេតុអ្វីបានជាជំងឺហ្សែនជារឿងធម្មតាដូច្នេះ? មនុស្សម្នាក់អាចរំពឹងថាគោលការណ៍នៃការជ្រើសរើស Darwinian មានន័យថាយូរ ៗ ទៅមានមនុស្សតិចនិងតិចដែលរងផលប៉ះពាល់។ ហេតុផលគឺថាភាពមិនធម្មតានេះផ្តល់អត្ថប្រយោជន៍ជាក់លាក់សម្រាប់ការរស់រានមានជីវិត! តាមពិតទៅ អ្នកដែលរងផលប៉ះពាល់គឺត្រូវបានការពារពីជំងឺគ្រុនចាញ់។ ដូចគ្នានេះផងដែរ ហ្សែនដែលពាក់ព័ន្ធគឺមានភាពខុសប្លែកគ្នានៅក្នុងផ្នែកផ្សេងៗនៃពិភពលោក ភាពដូចគ្នានេះផ្តល់សក្ខីកម្មថាហ្សែនទាំងនេះត្រូវបានជ្រើសរើសដោយសម្ពាធជ្រើសរើសដែលបណ្តាលមកពីជំងឺគ្រុនចាញ់។ នេះគឺជាករណីនៃការវិវត្តន៍រួមគ្នា។ |
Hemoglobinopathies ។ ពាក្យដែលប្រើដើម្បីពិពណ៌នាអំពីជំងឺហ្សែនដែលការផលិតអេម៉ូក្លូប៊ីននៅក្នុងកោសិកាឈាមក្រហមត្រូវបានប៉ះពាល់។ ភាពស្លេកស្លាំងកោសិកាស៊ីក (ភាពស្លេកស្លាំងកោសិកាស៊ីក) និង ថាឡាសស៊ីមៀ គឺជាប្រភេទសំខាន់ពីរនៃជំងឺ hemoglobinopathies ។
ភាពស្លេកស្លាំងកោសិកាស៊ីក (ជំងឺស្លេកស្លាំងកោសិកាស៊ីក)4,5. ជំងឺធ្ងន់ធ្ងរដែលទាក់ទងគ្នានេះត្រូវបានផ្សារភ្ជាប់ទៅនឹងវត្តមាននៃអេម៉ូក្លូប៊ីនមិនប្រក្រតីដែលហៅថាអេម៉ូក្លូប៊ីនអេស។ នេះធ្វើឱ្យខូចកោសិកាឈាមក្រហម និងផ្តល់ឱ្យពួកគេនូវរូបរាងនៃអឌ្ឍចន្ទមួយឬកន្ត្រៃ (កោសិកាឈឺ) បន្ថែមពីលើការធ្វើឱ្យពួកវាស្លាប់។ មុន។ សូមមើលសន្លឹកភាពស្លេកស្លាំង Sickle cell ។
Thalassemia. រីករាលដាលយ៉ាងខ្លាំងនៅក្នុងប្រទេសមួយចំនួននៃពិភពលោក ជំងឺធ្ងន់ធ្ងរនេះត្រូវបានផ្សារភ្ជាប់ទៅនឹងភាពមិនប្រក្រតីនៃហ្សែនដែលប៉ះពាល់ដល់ការផលិតអេម៉ូក្លូប៊ីន ដែលជាសារធាតុពណ៌ឈាមនៅក្នុងកោសិកាឈាមក្រហមដែលអនុញ្ញាតឱ្យដឹកជញ្ជូនអុកស៊ីសែនទៅសរីរាង្គ។ កោសិកាឈាមក្រហមដែលរងផលប៉ះពាល់មានភាពផុយស្រួយ និងបំបែកយ៉ាងឆាប់រហ័ស។ ពាក្យថា "thalassemia" មកពីពាក្យក្រិក "thalassa" ដែលមានន័យថា "សមុទ្រ" ដូចដែលវាត្រូវបានគេសង្កេតឃើញជាលើកដំបូងនៅក្នុងមនុស្សមកពីអាងមេឌីទែរ៉ាណេ។ ពិការភាពហ្សែនអាចប៉ះពាល់ដល់កន្លែងពីរក្នុងការសំយោគអេម៉ូក្លូប៊ីន៖ ខ្សែសង្វាក់អាល់ហ្វា ឬខ្សែសង្វាក់បេតា។ អាស្រ័យលើប្រភេទនៃខ្សែសង្វាក់ដែលរងផលប៉ះពាល់ មានពីរទម្រង់នៃជំងឺ thalassemia៖ អាល់ហ្វា-ថាឡាសស៊ីមី និងបេតា-ថាឡាសស៊ីមី។
មូលហេតុផ្សេងទៀត
មូលហេតុមេកានិច។ កោសិកាឈាមក្រហមអាចរងការខូចខាតកំឡុងពេលព្យាបាលមួយចំនួនទាក់ទងនឹងឧបករណ៍មេកានិច៖
- សិប្បនិម្មិត (សន្ទះសិប្បនិម្មិតសម្រាប់បេះដូងជាដើម);
- ការបន្សុតឈាមខាងក្រៅ (ការលាងឈាម);
- ម៉ាស៊ីនធ្វើអុកស៊ីហ្សែនក្នុងឈាម (ប្រើក្នុងការវះកាត់បេះដូង-សួត) ។ល។
កម្រណាស់ អ្នករត់ម៉ារ៉ាតុងអាចជួបប្រទះនឹងជំងឺ hemolysis មេកានិច នៅពេលដែល capillaries នៅជើងត្រូវបានកំទេចម្តងហើយម្តងទៀត។ ស្ថានភាពនេះក៏ត្រូវបានពិពណ៌នាផងដែរ បន្ទាប់ពីមានការរាំតាមពិធីដែលអូសបន្លាយពេលយ៉ាងយូរ ដោយជើងទទេរ។
ការប៉ះពាល់នឹងសារធាតុពុល។
- ផលិតផលពុលឧស្សាហកម្ម ឬក្នុងស្រុក៖ អានីលីន អ៊ីដ្រូសែន អាសេនិច នីត្រូប៊ីហ្សេន ណាហ្វថាលេន ប៉ារ៉ាឌីក្លរ៉ូបេហ្សេន ជាដើម។
-សត្វមានជាតិពុល៖ ខាំពីងពាង ខាំសត្វពស់ ពិសពស់។
- ពុលរុក្ខជាតិ៖ ផ្សិតជាក់លាក់។
ការបង្ករោគ។ជំងឺរលាកក្រពះពោះវៀនធ្ងន់ធ្ងរបណ្តាលមកពី និង coliការឆ្លងមេរោគដែលបង្កឡើងដោយ pneumococcus ឬ staphylococcus ជំងឺរលាកថ្លើម គ្រុនពោះវៀន គ្រុនចាញ់។ល។ ជំងឺគ្រុនចាញ់ (ឬគ្រុនចាញ់) គឺជាមូលហេតុសំខាន់បំផុតនៅក្នុងប្រភេទនេះ។ ជំងឺគ្រុនចាញ់គឺបណ្តាលមកពីប៉ារ៉ាស៊ីតដែលលូតលាស់នៅខាងក្នុងកោសិកាឈាមក្រហម។
មុខងារលើសនៃលំពែង។ វាជារឿងធម្មតាទេដែលកោសិកាឈាមក្រហមត្រូវបានបំផ្លាញនៅក្នុងលំពែងបន្ទាប់ពីការធ្វើដំណើររយៈពេល 120 ថ្ងៃរបស់ពួកគេ ប៉ុន្តែប្រសិនបើសរីរាង្គនេះដំណើរការខ្លាំងពេក ការបំផ្លាញលឿនពេក ហើយភាពស្លេកស្លាំង hemolytic កើតឡើង។
Hអេម៉ូក្លូប៊ីនៀរីយ៉ា paroxysmal ពេលយប់. ជំងឺរ៉ាំរ៉ៃនេះត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងវត្តមានរបស់អេម៉ូក្លូប៊ីននៅក្នុងទឹកនោមដោយសារតែការបំផ្លាញកោសិកាឈាមក្រហមច្រើនពេក។ ការប្រកាច់នៅពេលយប់គឺបណ្តាលមកពីទម្រង់នៃភាពតានតឹង ការជំរុញប្រព័ន្ធភាពស៊ាំ ឬថ្នាំមួយចំនួន។ ជួនកាលជំងឺនេះបណ្តាលឱ្យឈឺខ្នងផ្នែកខាងក្រោម និងមិនស្រួលខ្លួន។
ផលវិបាកដែលអាចកើតមាន: ដុំឈាមកក, hypoplasia ខួរឆ្អឹង, ការឆ្លងមេរោគបន្ទាប់បន្សំ។
រោគសញ្ញានៃជំងឺនេះ
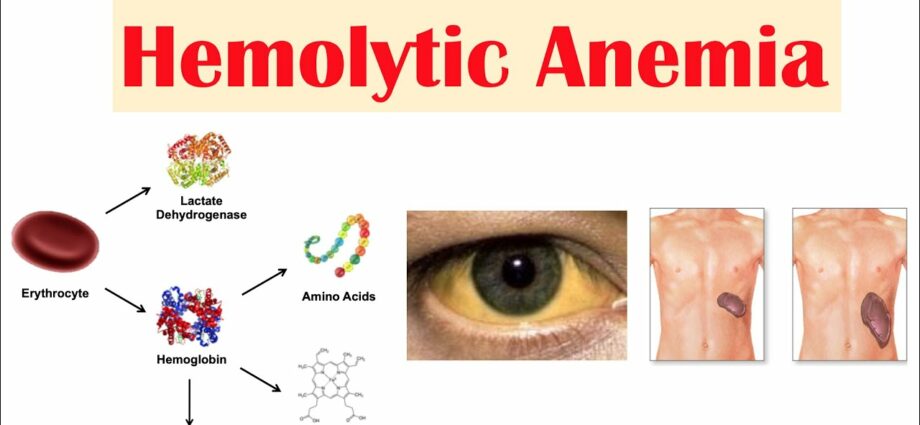
- កត្តាដែលទាក់ទងនឹងកម្រិតទាបនៃកោសិកាឈាមក្រហម៖ ស្បែកស្លេក អស់កម្លាំង ខ្សោយ វិលមុខ បេះដូងលោតញាប់ ជាដើម។
- ជម្ងឺខាន់លឿង។
- ទឹកនោមងងឹត។
- ការរីកធំនៃលំពែង។
- អ្នកដែលមានលក្ខណៈជាក់លាក់ចំពោះទម្រង់នីមួយៗនៃភាពស្លេកស្លាំង hemolytic ។ សូមមើល "ការពិពណ៌នាវេជ្ជសាស្ត្រ" ។
មនុស្សដែលមានហានិភ័យ
សម្រាប់ទម្រង់ពីកំណើតនៃភាពស្លេកស្លាំង hemolytic៖
- អ្នកដែលមានប្រវត្តិគ្រួសារ។
- ប្រជាជនមកពីអាងមេឌីទែរ៉ាណេ អាហ្វ្រិក អាស៊ីខាងត្បូង និងអាស៊ីអាគ្នេយ៍ និងឥណ្ឌូខាងលិច។
កត្តាហានិភ័យ
- ចំពោះអ្នកដែលមានកង្វះអង់ស៊ីមគ្លុយកូស-៦-ផូស្វាត ឌីអ៊ីដ្រូសែន៖ ការប៉ះពាល់នឹងភ្នាក់ងារអុកស៊ីតកម្ម (ថ្នាំមួយចំនួន សណ្តែកដី ជាដើម)។
- សម្រាប់ទម្រង់ផ្សេងទៀតនៃភាពស្លេកស្លាំង hemolytic៖
- ជំងឺមួយចំនួន៖ ជំងឺរលាកថ្លើម ការឆ្លងមេរោគ streptococcal ឬ មេរោគ E. coli, ជំងឺអូតូអ៊ុយមីន (ដូចជាជំងឺលុយពីស), ដុំសាច់អូវែ។
- ថ្នាំមួយចំនួន (ថ្នាំប្រឆាំងមេរោគអេដស៍ ប៉េនីស៊ីលីន រីហ្វាមពីស៊ីន ស៊ុលហ្វូណាមីត ជាដើម) ឬភ្នាក់ងារពុល (នីលីន អាសេនិច អ៊ីដ្រូសែន ។ល។
- ឧបករណ៍មេកានិចមួយចំនួនដែលប្រើក្នុងឱសថ៖ សន្ទះសិប្បនិម្មិត ឧបករណ៍សម្រាប់បន្សុទ្ធ ឬបញ្ចេញអុកស៊ីហ្សែនក្នុងឈាម។
- ភាពតានតឹង។
ការបង្ការ
- នាពេលបច្ចុប្បន្ននេះ វាមិនអាចទៅរួចទេក្នុងការទប់ស្កាត់ទម្រង់តំណពូជ លើកលែងតែការពិគ្រោះជាមួយអ្នកប្រឹក្សាពន្ធុ មុនពេលមានផ្ទៃពោះ។ អ្នកឯកទេសនឹងអាចកំណត់ពីហានិភ័យនៃការផ្តល់កំណើតដល់កូនដែលមានភាពស្លេកស្លាំង hemolytic នៅពេលដែលឪពុកម្តាយដែលមានសក្តានុពលទាំងពីរ (ឬទាំងពីរ) មានប្រវត្តិគ្រួសារ (សូមមើលផងដែរ ភាពស្លេកស្លាំងកោសិកា Sickle សម្រាប់ព័ត៌មានលម្អិតបន្ថែមអំពីហានិភ័យហ្សែនទាក់ទងនឹងទម្រង់បែបបទនេះ ភាពស្លេកស្លាំង hemolytic) ។
- ប្រសិនបើសារធាតុជាក់លាក់មួយទទួលខុសត្រូវចំពោះជំងឺនេះ វាគួរតែត្រូវបានជៀសវាងដើម្បីការពារការកើតឡើងវិញ។
- ចំពោះទម្រង់ជាច្រើននៃភាពស្លេកស្លាំង hemolytic វាក៏សំខាន់ផងដែរក្នុងការការពារប្រឆាំងនឹងការឆ្លងមេរោគមួយចំនួន។
ការព្យាបាលតាមបែបវេជ្ជសាស្ត្រ
ពួកវាប្រែប្រួលអាស្រ័យលើប្រភេទនៃភាពស្លេកស្លាំង hemolytic ។
- ការព្យាបាលជាដំបូង និងសំខាន់បំផុតដោយផ្អែកលើការគាំទ្រទូទៅដល់រាងកាយ និងមូលហេតុមូលដ្ឋាននៅពេលដែលអាចធ្វើទៅបាន
- ការបន្ថែមអាស៊ីតហ្វូលិកត្រូវបានចង្អុលបង្ហាញជាទូទៅសម្រាប់អ្នកជំងឺដែលមានភាពស្លេកស្លាំង hemolytic រ៉ាំរ៉ៃ។
- ការចាក់ថ្នាំបង្ការប្រឆាំងនឹងការឆ្លងមេរោគទូទៅគឺមានសារៈសំខាន់សម្រាប់អ្នកជំងឺទាំងនោះដែលមានភាពស៊ាំចុះខ្សោយ ជាពិសេសចំពោះអ្នកដែលមានការវះកាត់ចេញក្រៅស្បូន។6)
- ជួនកាលការបញ្ចូលឈាមត្រូវបានចង្អុលបង្ហាញ
- Splenectomy ជួនកាលត្រូវបានណែនាំ7ជាពិសេសចំពោះអ្នកដែលមានជំងឺ spherocytosis តំណពូជ, thalassemias ដែលជារឿយៗត្រូវការការបញ្ចូលឈាម ប៉ុន្តែពេលខ្លះក៏មានទម្រង់ផ្សេងទៀតនៃភាពស្លេកស្លាំង hemolytic រ៉ាំរ៉ៃផងដែរ។ ជាការពិត វាភាគច្រើននៅក្នុងលំពែង ដែលកោសិកាឈាមក្រហមត្រូវបានបំផ្លាញ។
- ជួនកាល Cortisone ត្រូវបានចេញវេជ្ជបញ្ជាសម្រាប់ភាពស្លេកស្លាំង អង្គបដិបក្ខក្តៅ អូតូអ៊ុយមីន និងដើម្បីពិចារណាសម្រាប់ភាពស្លេកស្លាំងអង្គបដិប្រាណត្រជាក់។ ជួនកាលវាត្រូវបានគេប្រើនៅក្នុងករណីនៃ paroxysmal hemoglobinuria ពេលយប់ និងជាពិសេសសម្រាប់ thrombotic thrombocytopenic purpura ។ ភ្នាក់ងារការពារភាពស៊ាំខ្លាំងជាងដូចជា rituximab8, immunoglobulins ចាក់តាមសរសៃឈាម, azathioprine, cyclophosphamide និង cyclosporine អាចត្រូវបានពិចារណាក្នុងភាពស្លេកស្លាំង hemolytic immunologic ។ Plasmapheresis ជួនកាលត្រូវបានគេប្រើជាពិសេសនៅក្នុងករណីនៃ thrombotic thrombocytopenic purpura នេះ។
យោបល់របស់វេជ្ជបណ្ឌិត
ជាផ្នែកមួយនៃវិធីសាស្រ្តគុណភាពរបស់វាPasseportsanté.netសូមអញ្ជើញអ្នកឱ្យស្វែងយល់ពីទស្សនៈរបស់អ្នកជំនាញសុខភាព។ វេជ្ជបណ្ឌិត Dominic Larose គ្រូពេទ្យសង្គ្រោះបន្ទាន់ផ្តល់ឱ្យអ្នកនូវយោបល់របស់គាត់អំពី ភាពស្លេកស្លាំង hemolytic :
ភាពស្លេកស្លាំង Hemolytic គឺជាមុខវិជ្ជាស្មុគស្មាញដែលចាំបាច់តម្រូវឱ្យមានការស៊ើបអង្កេតឯកទេស។ ដូច្នេះ អ្នកនឹងត្រូវធ្វើការរួមគ្នាជាមួយក្រុមវេជ្ជសាស្រ្ដដែលមានសមត្ថភាព ដែលនឹងអាចណែនាំអ្នកក្នុងការធ្វើជម្រើសដ៏ល្អបំផុត។ Dr Dominic Larose, MD CMFC (MU) FACEP |
ការពិនិត្យផ្នែកវេជ្ជសាស្ត្រ៖ ខែធ្នូ 2014 |
វិធីសាស្រ្តបំពេញបន្ថែម
ការព្យាបាលមិនធម្មតាតែមួយគត់ដែលបានកំណត់អំពីភាពស្លេកស្លាំងកោសិកា។ សូមមើលសន្លឹកនេះសម្រាប់ព័ត៌មានលម្អិត។