មាតិកា
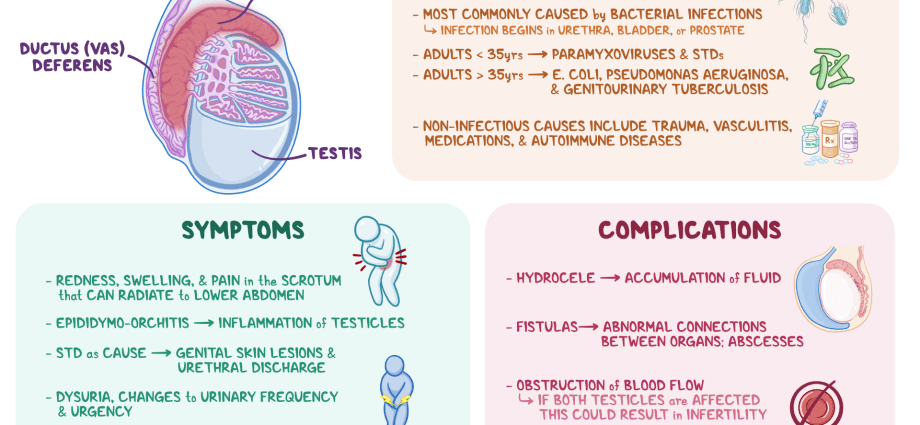
Epididymitis គឺជាដំបៅរលាកនៃការបង្កើតពិសេសដែលមើលទៅដូចជាបំពង់តូចចង្អៀតដែលមានទីតាំងនៅខាងលើ និងខាងក្រោយពងស្វាស ហើយបម្រើដើម្បីជំរុញ និងធ្វើឱ្យមេជីវិតឈ្មោលទុំ - អេពីឌីឌីមីស (អេពីឌីឌីមីស) ។
ជំងឺរាតត្បាតទូទៅបំផុតចំពោះបុរសដែលមានអាយុពី 19 ទៅ 35 ឆ្នាំ។ រោគវិទ្យានៅអាយុនេះគឺជាមូលហេតុទូទៅនៃការសម្រាកនៅមន្ទីរពេទ្យ។ មិនសូវជាញឹកញាប់ទេ ជំងឺនេះត្រូវបានកត់ត្រានៅក្នុងមនុស្សចាស់ ហើយជំងឺអេពីឌីឌីមៀ ស្ទើរតែមិនដែលកើតមានចំពោះកុមារឡើយ។
ប្រភេទនិងមូលហេតុនៃជំងឺរលាកស្បែក
ជំងឺនេះអាចមានមូលហេតុផ្សេងៗគ្នា ទាំងជំងឺឆ្លង (ដោយសារឥទ្ធិពលបង្កជំងឺនៃមេរោគ បាក់តេរី ផ្សិត) និងមិនឆ្លង។ ជំងឺរលាកស្បែកដោយសារបាក់តេរីគឺជារឿងធម្មតាបំផុត។ វាត្រូវបានគេជឿថានៅក្នុងមនុស្សវ័យក្មេង (15 - 35 ឆ្នាំ) ជំងឺនេះជាធម្មតាត្រូវបានបង្កឡើងដោយការឆ្លងមេរោគផ្លូវភេទ (ជំងឺកាមរោគ) ដូចជាជំងឺ Chlamydia ជំងឺប្រមេះទឹកបាយជាដើម។ ជំងឺនៃប្រព័ន្ធទឹកនោម (ឧទាហរណ៍ enterobacteria) ។ មូលហេតុនៃជម្ងឺរលាកស្រោមខួរក៏អាចជារោគសាស្ត្រជាក់លាក់ផងដែរ ដូចជាជំងឺរបេង (ជំងឺរបេង epididymitis) ជាដើម។
ជួនកាលភ្នាក់ងារបង្កជំងឺតាមលក្ខខណ្ឌ (មានវត្តមានជាប្រចាំនៅក្នុងខ្លួន ប៉ុន្តែមិនមែនជាធម្មតានាំឱ្យកើតជំងឺនោះទេ) ផ្សិតនៃហ្សែន Candida ក្លាយជាភ្នាក់ងារបង្ករោគ បន្ទាប់មកពួកគេនិយាយអំពីជំងឺរាតត្បាត candidal ។ ក្នុងករណីនេះការប្រើប្រាស់ថ្នាំអង់ទីប៊ីយោទិចមិនសមហេតុផលការថយចុះនៃភាពស៊ាំអាចបង្កឱ្យមានការវិវត្តនៃជំងឺ។
ប្រហែលជាការកើតឡើងនៃដំណើរការ pathological នៅក្នុង epididymis ប្រឆាំងនឹងផ្ទៃខាងក្រោយនៃ: • ស្រឡទែន ("ស្រឡទែន") - ការរលាកនៃក្រពេញ parotid; •ឈឺទ្រូង; • គ្រុនផ្តាសាយ; • ការរលាកសួត; • ជាពិសេសជាញឹកញាប់ការឆ្លងនៃសរីរាង្គនៅក្បែរនោះ – រលាកបង្ហួរនោម (រោគរលាកនៃប្រឡាយទឹកនោម), vesiculitis (ថង់ទឹកប្រមាត់), រលាកក្រពេញប្រូស្តាត (ក្រពេញប្រូស្តាត) ។ល។
ជួនកាលការឆ្លងក៏ជ្រាបចូលទៅក្នុងផ្នែកបន្ថែមជាលទ្ធផលនៃឧបាយកលមួយចំនួន៖ ការថតឆ្លុះ បំពង់បូម ការបន្ទោរបង់នៃបង្ហួរនោម (នីតិវិធីវិនិច្ឆ័យដែលធ្វើឡើងដោយការណែនាំឧបករណ៍ពិសេសមួយ - ប៊ូហ្ស៊ី) ។
ជាឧទាហរណ៍ ជម្ងឺរាតត្បាតមិនឆ្លងអាចកើតមានឡើង៖ • នៅពេលដែលត្រូវបានព្យាបាលដោយថ្នាំដូចជា Amiodarone សម្រាប់ជំងឺចង្វាក់បេះដូង។ • បន្ទាប់ពីការក្រៀវដោយការយកចេញ/ការភ្ជាប់នៃ vas deferens (ដោយសារតែការប្រមូលផ្តុំនៃ spermatozoa unresorbed) – granulomatous epididymitis ។
មានភាពស្រួចស្រាវ (រយៈពេលនៃជំងឺនេះមិនលើសពី 6 សប្តាហ៍) និងជំងឺរាតត្បាតរ៉ាំរ៉ៃដែលត្រូវបានកំណត់លក្ខណៈដោយដំបៅលេចធ្លោនៃឧបសម្ព័ន្ធទាំងពីរជារឿយៗវិវត្តទៅជាដំបៅរបេងរោគស្វាយ (រយៈពេលលើសពីប្រាំមួយខែ) ។
អាស្រ័យលើភាពធ្ងន់ធ្ងរនៃការបង្ហាញ រោគរាតត្បាតស្រាល មធ្យម និងធ្ងន់ធ្ងរត្រូវបានសម្គាល់។
កត្តាហានិភ័យ
ដោយសារជំងឺអេពីឌីឌីឌីមធីតជាផលវិបាកនៃជំងឺកាមរោគ កត្តាហានិភ័យចម្បងសម្រាប់ការវិវត្តនៃរោគសាស្ត្រគឺការរួមភេទដោយមិនបានការពារ។ គ្រាបង្កហេតុផ្សេងទៀត៖ • ការរងរបួសនៃឆ្អឹងអាងត្រគាក ប្រហោងឆ្អឹង ពងស្វាស រួមទាំងជាលទ្ធផលនៃការវះកាត់ (ការកាត់ស្បូនជាដើម); •ភាពមិនប្រក្រតីក្នុងការអភិវឌ្ឍនៃប្រព័ន្ធ urogenital; • ភាពមិនប្រក្រតីនៃរចនាសម្ព័ន្ធនៃផ្លូវទឹកនោម (ដុំសាច់ ក្រពេញប្រូស្តាត hyperplasia ជាដើម); • អន្តរាគមន៍វះកាត់ថ្មីៗលើសរីរាង្គនោម។ • ឧបាយកលផ្នែកវេជ្ជសាស្រ្ដ – ការភ្ញោចអគ្គិសនី (នៅពេលដែលការកន្ត្រាក់ច្រើនទិសនៃ vas deferens កើតឡើង ដែលអាចបង្កឱ្យមាន "ការបឺត" នៃអតិសុខុមប្រាណពីបង្ហួរនោម) ការបញ្ចូលថ្នាំទៅក្នុងបង្ហួរនោម ការបញ្ចូលបំពង់ខ្យល់ ការម៉ាស្សា។ល។ •ក្រពេញប្រូស្តាត hyperplasia; • ជំងឺឬសដូងបាត; • ការលើកទម្ងន់ ភាពតានតឹងរាងកាយ; • ការរំខានជាញឹកញាប់នៃ coitus, ការឡើងរឹងរបស់លិង្គដោយគ្មានការរួមភេទ; • ការថយចុះនៃការការពាររបស់រាងកាយដែលជាលទ្ធផលនៃរោគសាស្ត្រធ្ងន់ធ្ងរ (ជំងឺទឹកនោមផ្អែម ជំងឺអេដស៍។ល។) ការថយចុះកម្តៅ ការឡើងកំដៅ។ល។
រោគសញ្ញានៃជម្ងឺ epididymitis
ការចាប់ផ្តើមនៃជំងឺនេះបង្ហាញឱ្យឃើញដោយខ្លួនវាថាជារោគសញ្ញាធ្ងន់ធ្ងរ ដែលក្នុងករណីដែលគ្មានការព្យាបាលគ្រប់គ្រាន់ ទំនងជាកាន់តែអាក្រក់ទៅៗ។ ជាមួយនឹងការរលាក epididymitis អាចមាន: • ការឈឺចាប់រិលនៅផ្នែកម្ខាងនៃ scrotum / ក្នុងពងស្វាសជាមួយនឹងការ irradiation អាចធ្វើទៅបានទៅក្រលៀន, sacrum, perineum, ខ្នងផ្នែកខាងក្រោម; • ការឈឺចាប់ខ្លាំងនៅក្នុងតំបន់ដែលរងផលប៉ះពាល់; • ឈឺអាងត្រគាក; • ក្រហម ការកើនឡើងសីតុណ្ហភាពក្នុងតំបន់នៃ scrotum; • ការហើម/បង្កើនទំហំ ការបន្តនៃផ្នែកបន្ថែម; • ការបង្កើតដុំសាច់ក្នុងរន្ធគូថ; • ញាក់ និងក្តៅខ្លួន (រហូតដល់ 39 ដឺក្រេ); • ការខ្សោះជីវជាតិទូទៅនៃសុខភាព (ខ្សោយ, បាត់បង់ចំណង់អាហារ, ឈឺក្បាល); • ការកើនឡើងនៃកូនកណ្តុរ inguinal; • ការឈឺចាប់អំឡុងពេលនោម ការបន្ទោរបង់; • ការនោមកើនឡើង ការជម្រុញភ្លាមៗ; • ការឈឺចាប់អំឡុងពេលរួមភេទ និងការបញ្ចេញទឹកកាម; • រូបរាងនៃឈាមនៅក្នុងទឹកកាម; • ទឹករំអិលចេញពីលិង្គ។
សញ្ញារោគវិនិច្ឆ័យជាក់លាក់មួយគឺថាការកើនឡើងនៃ scrotal អាចនាំឱ្យមានការធូរស្រាលនៃរោគសញ្ញា (សញ្ញារបស់ Pren វិជ្ជមាន) ។
ក្នុងដំណាក់កាលរ៉ាំរ៉ៃនៃជម្ងឺនេះ សញ្ញានៃបញ្ហាអាចមិនសូវច្បាស់ ប៉ុន្តែការឈឺ និងការរីកធំនៃពងស្វាស ហើយជារឿយៗក៏មានការនោមញឹកញាប់ដែរ។
សំខាន់! ឈឺពងស្វាសជាសញ្ញាប្រាប់ពេទ្យជាបន្ទាន់!
វិធីសាស្រ្តធ្វើរោគវិនិច្ឆ័យ និងរកឃើញជំងឺ
វិធានការវិនិច្ឆ័យដំបូងក្នុងការធ្វើរោគវិនិច្ឆ័យគឺការពិនិត្យរបស់វេជ្ជបណ្ឌិតលើផ្នែកដែលរងផលប៉ះពាល់នៃពងស្វាស កូនកណ្តុរនៅក្រលៀន។ ប្រសិនបើការរីករាលដាលនៃក្រពេញប្រូស្តាតត្រូវបានគេសង្ស័យថា ការរលាកក្រពេញប្រូស្តាត ការពិនិត្យរន្ធគូថត្រូវបានអនុវត្ត។
លើសពីនេះ វិធីសាស្ត្រមន្ទីរពិសោធន៍ត្រូវបានប្រើប្រាស់៖ • លាបថ្នាំពីបង្ហួរនោមសម្រាប់ការវិភាគមីក្រូទស្សន៍ និងការញែកភ្នាក់ងារបង្កជំងឺកាមរោគ។ • ការធ្វើរោគវិនិច្ឆ័យ PCR (ការរកឃើញធាតុបង្កជំងឺដោយប្រតិកម្មខ្សែសង្វាក់ polymerase); • ការវិភាគគ្លីនិក និងជីវគីមីនៃឈាម; • ការវិភាគទឹកនោម (ទូទៅ "ការធ្វើតេស្ត 3 ពែង" ជាមួយនឹងការនោមជាប់គ្នាក្នុង 3 ពែង ការសិក្សាវប្បធម៌។ល។); • ការវិភាគទឹកកាម។
ការធ្វើរោគវិនិច្ឆ័យដោយប្រើឧបករណ៍មានដូចជា៖ • អ៊ុលត្រាសោននៃពងស្វាសដើម្បីកំណត់ដំបៅ ដំណាក់កាលនៃការរលាក ដំណើរការដុំសាច់ ការវាយតម្លៃល្បឿនលំហូរឈាម (ការសិក្សារបស់ Doppler); • ការស្កែននុយក្លេអ៊ែរ ដែលក្នុងនោះបរិមាណសារធាតុវិទ្យុសកម្មតិចតួចត្រូវបានចាក់ ហើយលំហូរឈាមក្នុងពងស្វាសត្រូវបានត្រួតពិនិត្យដោយប្រើឧបករណ៍ពិសេស (អនុញ្ញាតឱ្យធ្វើរោគវិនិច្ឆ័យជំងឺអេពីឌីឌីឌីមឹស ការរមួលពងស្វាស); • cystourethroscopy - ការណែនាំតាមរយៈបង្ហួរនោមរបស់ឧបករណ៍អុបទិក ស៊ីស្តូស្កុប ដើម្បីពិនិត្យផ្ទៃខាងក្នុងនៃសរីរាង្គ។
ការថតរូបដោយការគណនា និងការថតរូបអនុភាពម៉ាញេទិកត្រូវបានគេប្រើតិចជាងនេះ។
ការព្យាបាលជម្ងឺ epididymitis
ការព្យាបាលជម្ងឺរលាកស្រោមខួរត្រូវបានអនុវត្តយ៉ាងតឹងរ៉ឹងក្រោមការត្រួតពិនិត្យរបស់អ្នកឯកទេស - urologist ។ បន្ទាប់ពីការពិនិត្យ ការកំណត់អត្តសញ្ញាណធាតុបង្កជំងឺ មានរយៈពេលមួយខែ ឬច្រើនជាងនេះ វគ្គនៃការព្យាបាលដោយថ្នាំអង់ទីប៊ីយោទិចត្រូវបានចេញវេជ្ជបញ្ជា។
ការត្រៀមរៀបចំត្រូវបានជ្រើសរើសដោយគិតគូរពីភាពរសើបនៃអតិសុខុមប្រាណបង្កជំងឺ ប្រសិនបើប្រភេទនៃភ្នាក់ងារបង្កជំងឺមិនអាចបង្កើតបាននោះ ភ្នាក់ងារ antibacterial វិសាលគមទូលំទូលាយត្រូវបានប្រើ។ ថ្នាំសំខាន់នៃជម្រើសសម្រាប់ជំងឺ epididymitis ជាពិសេសនៅក្នុងវត្តមាននៃរោគសាស្ត្រផ្សេងទៀតពីប្រព័ន្ធ urogenital និងចំពោះមនុស្សវ័យក្មេងគឺជាថ្នាំអង់ទីប៊ីយោទិចនៃក្រុម fluoroquinolone ។ ថ្នាំ Tetracyclines, Penicillins, macrolides, cephalosporins, ថ្នាំស៊ុលហ្វា ក៏អាចត្រូវបានចេញវេជ្ជបញ្ជាផងដែរ។ ក្នុងស្ថានភាពដែលជំងឺបង្កឡើងដោយជំងឺកាមរោគ ការឆ្លងកាត់ដំណាលគ្នានៃការព្យាបាលដោយដៃគូផ្លូវភេទរបស់អ្នកជំងឺត្រូវបានទាមទារ។
ដូចគ្នានេះផងដែរ ដើម្បីបំបាត់ដំណើរការរលាក និងបំបាត់ការឈឺចាប់ វេជ្ជបណ្ឌិតណែនាំអោយប្រើថ្នាំប្រឆាំងនឹងការរលាកដែលមិនមែនជាស្តេរ៉ូអ៊ីត (ដូចជា indomethacin, nimesil, diclofenac ជាដើម) ជាមួយនឹងការឈឺចាប់ធ្ងន់ធ្ងរ ការទប់ស្កាត់ novocaine នៃខ្សែមេជីវិតឈ្មោលត្រូវបានអនុវត្ត។ អាចត្រូវបានណែនាំបន្ថែម៖ • លេបវីតាមីន; • ការព្យាបាលដោយចលនា; • អង់ស៊ីម ដែលអាចស្រូបយកបាន (លីដាស) និងការត្រៀមលក្ខណៈផ្សេងៗទៀត។
ជាមួយនឹងដំណាក់កាលស្រាលនៃជំងឺនេះ ការសម្រាកនៅមន្ទីរពេទ្យមិនត្រូវបានទាមទារទេ ប៉ុន្តែប្រសិនបើស្ថានភាពកាន់តែអាក្រក់ទៅៗ (សីតុណ្ហភាពកើនឡើងលើសពី 39 ដឺក្រេ ការបង្ហាញនៃការស្រវឹងទូទៅ ការកើនឡើងយ៉ាងខ្លាំងនៃឧបសម្ព័ន្ធ) អ្នកជំងឺត្រូវបញ្ជូនទៅមន្ទីរពេទ្យ។ ប្រសិនបើមិនមានផលប៉ះពាល់ទេ ថ្នាំអង់ទីប៊ីយោទិចផ្សេងអាចត្រូវបានទាមទារ។ ប្រសិនបើជំងឺនេះនៅតែបន្តកើតមានជាពិសេសជាមួយនឹងដំបៅទ្វេភាគីនោះមានការសង្ស័យពីលក្ខណៈនៃធាតុបង្កជំងឺនៃរោគវិទ្យា។ ក្នុងស្ថានភាពបែបនេះ ការពិគ្រោះជាមួយគ្រូពេទ្យជំនាញខាង phthisiourologist ត្រូវបានទាមទារ ហើយតាមការបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យ ការតែងតាំងថ្នាំប្រឆាំងនឹងជំងឺរបេងជាក់លាក់។
ការព្យាបាលទម្រង់រ៉ាំរ៉ៃត្រូវបានអនុវត្តតាមរបៀបស្រដៀងគ្នាប៉ុន្តែត្រូវចំណាយពេលយូរ។
បន្ថែមពីលើការលេបថ្នាំ អ្នកជំងឺត្រូវប្រកាន់ខ្ជាប់នូវច្បាប់ខាងក្រោម៖ • សង្កេតការសម្រាកលើគ្រែ។ • ដើម្បីផ្តល់នូវទីតាំងកើនឡើងនៃ scrotum ជាឧទាហរណ៍ដោយមធ្យោបាយនៃកន្សែងមួយ twisted ចូលទៅក្នុង roller មួយ; • មិនរាប់បញ្ចូលការលើកធ្ងន់; • សង្កេតយ៉ាងតឹងរ៉ឹងនូវការសម្រាកផ្លូវភេទដាច់ខាត; • មិនរាប់បញ្ចូលការទទួលទានអាហារហឹរ និងខ្លាញ់។ • ធានាការទទួលទានជាតិទឹកគ្រប់គ្រាន់។ • អនុវត្តការបង្ហាប់ត្រជាក់/ទឹកកកទៅលើពងស្វាស ដើម្បីបំបាត់ការរលាក។ • ពាក់ supensorium - បង់រុំពិសេសដែលជួយដល់ពងស្វាស ដែលធានាដល់ផ្នែកដែលនៅសល់នៃ scrotum ការពារវាពីការញ័រនៅពេលដើរ។ • ស្លៀកខោខ្លីយឺតតឹង ខោហែលទឹក (អាចប្រើបានរហូតដល់រោគសញ្ញាឈឺចាប់បាត់)។
នៅពេលដែលស្ថានភាពប្រសើរឡើង សកម្មភាពរាងកាយជាទម្លាប់ស្រាលត្រូវបានអនុញ្ញាត៖ ការដើរ ការរត់ លើកលែងតែការជិះកង់។ វាចាំបាច់ក្នុងការជៀសវាងការថយចុះកម្តៅទូទៅនិងក្នុងតំបន់ក្នុងដំណាក់កាលនៃការព្យាបាលនិងនៅចុងបញ្ចប់របស់វា។
បន្ទាប់ពីបញ្ចប់វគ្គសិក្សានៃការព្យាបាលដោយថ្នាំអង់ទីប៊ីយោទិចបន្ទាប់ពីប្រហែល 3 សប្តាហ៍អ្នកគួរតែទៅពិគ្រោះជាមួយវេជ្ជបណ្ឌិតដើម្បីធ្វើតេស្តម្តងទៀត (ទឹកនោម, ការបញ្ចេញទឹកកាម) ដើម្បីបញ្ជាក់ពីការលុបបំបាត់ទាំងស្រុងនៃការឆ្លងមេរោគ។
ឱសថបុរាណអាចប្រើបានតែជាការបន្ថែមទៅលើវគ្គព្យាបាលសំខាន់ប៉ុណ្ណោះ ហើយបន្ទាប់ពីមានការអនុញ្ញាតពីគ្រូពេទ្យដែលចូលរួម។ គ្រូបុរាណដែលមានរោគរាតត្បាតសូមផ្តល់អនុសាសន៍ឱ្យប្រើ decoctions ពី: •ស្លឹក lingonberry, ផ្កា tansy, horsetail; • ស្លឹក nettle, mint, linden blossom និងការរៀបចំរុក្ខជាតិផ្សេងទៀត។
ជាមួយនឹងការវិវត្តនៃផលវិបាកដូចជាអាប់ស purulent ការវះកាត់បើកនៃ suppuration ត្រូវបានអនុវត្ត។ ក្នុងស្ថានភាពធ្ងន់ធ្ងរ វាអាចនឹងចាំបាច់ត្រូវដកផ្នែក ឬផ្នែកទាំងអស់នៃផ្នែកដែលរងផលប៉ះពាល់ចេញ។ លើសពីនេះ ប្រតិបត្តិការនេះត្រូវបានអនុវត្តទៅ៖ • ដើម្បីកែតម្រូវភាពខុសប្រក្រតីនៃរាងកាយដែលបណ្តាលឱ្យមានការវិវត្តនៃជំងឺរលាកស្បែក។ • ក្នុងករណីមានការសង្ស័យថាមានការរមួលពងស្វាស/ឯកសារភ្ជាប់ (hydatids) នៃ epididymis; • ក្នុងស្ថានភាពខ្លះដែលមានជំងឺរបេង។
ផលវិបាក
តាមក្បួនមួយ epididymitis ត្រូវបានព្យាបាលយ៉ាងល្អជាមួយនឹងថ្នាំ antibacterial ។ ទោះយ៉ាងណាក៏ដោយ ក្នុងករណីដែលគ្មានការព្យាបាលគ្រប់គ្រាន់ ផលវិបាកខាងក្រោមអាចនឹងវិវឌ្ឍន៍៖ • ការផ្លាស់ប្តូររោគសាស្ត្រទៅជាទម្រង់រ៉ាំរ៉ៃ។ • ការកើតឡើងនៃដំបៅទ្វេភាគី; • orchiepididymitis - ការរីករាលដាលនៃដំណើរការរលាកទៅពងស្វាស; • អាប់សពងស្វាស (purulent, មានកំណត់ ការរលាកនៃជាលិកានៃសរីរាង្គ); • ការអភិវឌ្ឍនៃការស្អិតជាប់រវាងពងស្វាស និងពងស្វាស; • ការរលាកពងស្វាស (ជាលិកា necrosis) ជាលទ្ធផលនៃការផ្គត់ផ្គង់ឈាមខ្សោយ; • អាតូម (ការថយចុះទំហំបរិមាណ អមដោយការរំលោភលើការផលិតមេជីវិតឈ្មោល និងការថយចុះនៃការផលិតអ័រម៉ូនតេស្តូស្តេរ៉ូន) នៃពងស្វាស។ • ការបង្កើត fistulas (ប្រឡាយ pathological តូចចង្អៀតជាមួយនឹងការហូរចេញ purulent) នៅក្នុង scrotum; • ភាពគ្មានកូនគឺជាផលវិបាកនៃការថយចុះនៃផលិតកម្មមេជីវិតឈ្មោល និងការបង្កើតឧបសគ្គចំពោះដំណើរការធម្មតានៃដំណាក់កាលក្រោយ។
ការការពារជំងឺ epididymitis
វិធានការសំខាន់ៗក្នុងការបង្ការជំងឺរាតត្បាតរួមមានៈ • របៀបរស់នៅដែលមានសុខភាពល្អ។ • ការរួមភេទដោយសុវត្ថិភាព; • កំណត់ជីវិតផ្លូវភេទ; • ការរកឃើញទាន់ពេលវេលា និងការលុបបំបាត់ការឆ្លងមេរោគលើផ្លូវទឹកនោមដែលកើតឡើងដដែលៗ។ • ការការពាររបួសពងស្វាស (ពាក់ឧបករណ៍ការពារនៅពេលហាត់កីឡារបួស); • ការអនុលោមតាមតម្រូវការនៃអនាម័យផ្ទាល់ខ្លួន; • ការមិនរាប់បញ្ចូលការឡើងកំដៅខ្លាំង ការថយចុះកម្តៅ; • ការការពារ/ការព្យាបាលឱ្យបានគ្រប់គ្រាន់នៃជំងឺឆ្លង (រួមទាំងការចាក់វ៉ាក់សាំងប្រឆាំងនឹងជំងឺស្រឡទែន) ។ល។