មាតិកា
ណាត់ជួប៖ អ៊ុលត្រាសោនទី ១
"ការជួប" លើកដំបូងជាមួយទារក អ៊ុលត្រាសោនត្រីមាសទី XNUMX ត្រូវបានរង់ចាំយ៉ាងអន្ទះសារដោយឪពុកម្តាយនាពេលអនាគត។ ហៅផងដែរថា អ៊ុលត្រាសោនណាត់ជួប វាក៏មានសារៈសំខាន់ខាងសម្ភពផងដែរ។
អ៊ុលត្រាសោនដំបូង៖ តើវាកើតឡើងនៅពេលណា?
អ៊ុលត្រាសោនមានផ្ទៃពោះដំបូងធ្វើឡើងរវាង 11 WA និង 13 WA + 6 ថ្ងៃ។ វាមិនមែនជាការបង្ខិតបង្ខំទេ ប៉ុន្តែជាអ៊ុលត្រាសោនមួយក្នុងចំនោម 3 អ៊ុលត្រាសោនដែលផ្តល់ជាប្រព័ន្ធដល់ម្តាយដែលមានផ្ទៃពោះ និងត្រូវបានណែនាំយ៉ាងខ្លាំង (អនុសាសន៍របស់ HAS) (1) ។
វគ្គនៃអ៊ុលត្រាសោន
អ៊ុលត្រាសោនត្រីមាសទី XNUMX ជាធម្មតាត្រូវបានធ្វើតាមរយៈផ្លូវពោះ។ គ្រូពេទ្យលាបក្បាលពោះម្តាយដោយទឹកខ្មេះ ដើម្បីបង្កើនគុណភាពរូបភាព បន្ទាប់មកធ្វើចលនាលើពោះ។ កាន់តែកម្រ ហើយប្រសិនបើចាំបាច់ ដើម្បីទទួលបានការរុករកប្រកបដោយគុណភាព ផ្លូវទ្វារមាសអាចត្រូវបានប្រើ។
អ៊ុលត្រាសោនមិនតម្រូវឱ្យអ្នកមានប្លោកនោមពេញលេញនោះទេ។ ការពិនិត្យគឺគ្មានការឈឺចាប់ទេ ហើយការប្រើអ៊ុលត្រាសោនគឺមានសុវត្ថិភាពសម្រាប់ទារក។ គួរតែកុំដាក់ក្រែមនៅលើក្រពះនៅថ្ងៃអ៊ុលត្រាសោន ព្រោះវាអាចរំខានដល់ការបញ្ជូនអ៊ុលត្រាសោន។
ហេតុអ្វីបានជាគេហៅថាអ៊ុលត្រាសោនណាត់ជួប?
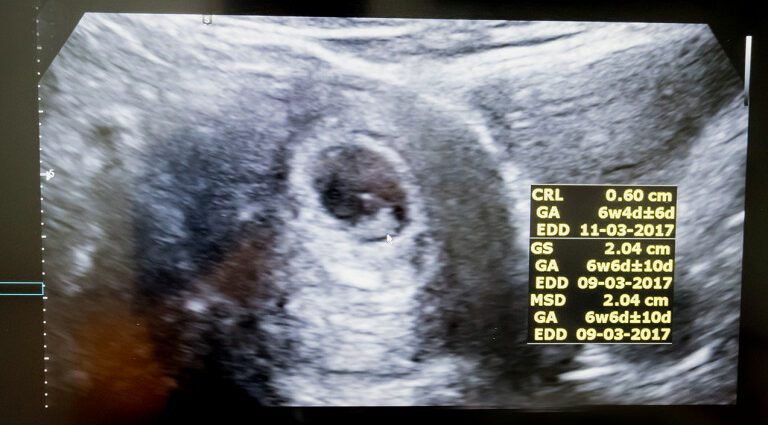
គោលបំណងមួយក្នុងចំណោមគោលបំណងនៃអ៊ុលត្រាសោនដំបូងនេះគឺដើម្បីវាយតម្លៃអាយុមានផ្ទៃពោះ ហើយដូច្នេះកាលបរិច្ឆេទនៃការមានផ្ទៃពោះបានច្បាស់លាស់ជាងការគណនាដោយផ្អែកលើកាលបរិច្ឆេទនៃការចាប់ផ្តើមនៃការមករដូវចុងក្រោយ។ ចំពោះបញ្ហានេះអ្នកប្រកបរបរធ្វើជីវមាត្រ។ វាវាស់ប្រវែង cranio-caudial (CRL) ដែលមានន័យថាប្រវែងរវាងក្បាល និងគូទរបស់អំប្រ៊ីយ៉ុង បន្ទាប់មកប្រៀបធៀបលទ្ធផលជាមួយនឹងខ្សែកោងយោងដែលបានបង្កើតឡើងតាមរូបមន្ត Robinson (អាយុមានផ្ទៃពោះ = 8,052 √ × (LCC) ) +២៣,73) ។
ការវាស់វែងនេះធ្វើឱ្យវាអាចប៉ាន់ប្រមាណកាលបរិច្ឆេទនៃការចាប់ផ្តើមនៃការមានផ្ទៃពោះ (DDG) ជាមួយនឹងភាពត្រឹមត្រូវនៃការបូកឬដកប្រាំថ្ងៃក្នុង 95% នៃករណី (2) ។ DDG នេះនឹងជួយក្នុងការបញ្ជាក់ ឬកែតម្រូវកាលបរិច្ឆេទផុតកំណត់ (APD)។
ទារកនៅពេលនៃអ៊ុលត្រាសោនទី 1
នៅដំណាក់កាលនៃការមានផ្ទៃពោះនេះ ស្បូននៅតែមិនធំខ្លាំង ប៉ុន្តែនៅខាងក្នុង អំប្រ៊ីយ៉ុងត្រូវបានអភិវឌ្ឍយ៉ាងល្អរួចទៅហើយ។ វាវាស់ពីក្បាលដល់គូទពី 5 ទៅ 6 សង់ទីម៉ែត្រ ឬឈរប្រហែល 12 សង់ទីម៉ែត្រ ហើយក្បាលរបស់វាមានអង្កត់ផ្ចិតប្រហែល 2 សង់ទីម៉ែត្រ (3) ។
អ៊ុលត្រាសោនដំបូងនេះមានគោលបំណងពិនិត្យមើលប៉ារ៉ាម៉ែត្រផ្សេងទៀតជាច្រើន៖
- ចំនួនទារក។ ប្រសិនបើវាគឺជាការមានគភ៌ភ្លោះ គ្រូពេទ្យនឹងកំណត់ថាតើវាជាការមានផ្ទៃពោះភ្លោះ monochorial (សុកតែមួយសម្រាប់ទារកទាំងពីរ) ឬ bichorial (សុកមួយសម្រាប់ទារកនីមួយៗ)។ ការធ្វើរោគវិនិច្ឆ័យនៃ chorionicity នេះគឺមានសារៈសំខាន់ខ្លាំងណាស់ព្រោះវានាំឱ្យមានភាពខុសគ្នាគួរឱ្យកត់សម្គាល់នៅក្នុងលក្ខខណ្ឌនៃផលវិបាកហើយដូច្នេះនៃវិធីសាស្រ្តនៃការតាមដានការមានផ្ទៃពោះ;
- ភាពរឹងមាំរបស់ទារក៖ នៅដំណាក់កាលនៃការមានផ្ទៃពោះនេះ ទារកកំពុងផ្លាស់ទី ប៉ុន្តែម្តាយទៅកើតមិនទាន់មានអារម្មណ៍នៅឡើយ។ គាត់គ្រវីដោយអចេតនា ដៃនិងជើង លាតសន្ធឹងទៅជាបាល់ រំពេចនោះសម្រាក លោត។ ចង្វាក់បេះដូងរបស់គាត់លឿនណាស់ (160 ទៅ 170 ចង្វាក់ / នាទី) អាចត្រូវបានគេឮនៅលើអ៊ុលត្រាសោន doppler ។
- សរីរវិទ្យា៖ គ្រូពេទ្យនឹងធានានូវវត្តមាននៃអវយវៈទាំងបួន ក្រពះ ប្លោកនោម ហើយនឹងពិនិត្យមើលវណ្ឌវង្កនៃ cephalic និងជញ្ជាំងពោះ។ ម៉្យាងវិញទៀត វានៅតែច្រើនពេកក្នុងការរកឃើញភាពមិនប្រក្រតីនៃរូបវិទ្យាដែលអាចកើតមាន។ វានឹងក្លាយជាអ៊ុលត្រាសោនទីពីរដែលហៅថា morphological ដើម្បីធ្វើវា;
- បរិមាណសារធាតុរាវ amniotic និងវត្តមានរបស់ trophoblast;
- ការវាស់ស្ទង់ភាពថ្លានៃ nuchal (CN)៖ ជាផ្នែកនៃការពិនិត្យរួមបញ្ចូលគ្នាសម្រាប់រោគសញ្ញា Down (មិនមែនជាការបង្ខំ ប៉ុន្តែត្រូវបានផ្តល់ជូនជាប្រព័ន្ធ) អ្នកអនុវត្តវាស់ស្ទង់ភាពថ្លានៃ nuchal ដែលជាការស្រមុកដ៏ល្អដែលពោរពេញទៅដោយសារធាតុរាវនៅពីក្រោយករបស់ទារក។ រួមផ្សំជាមួយនឹងលទ្ធផលនៃការវិភាគសេរ៉ូម (PAPP-A និង beta-hCG ឥតគិតថ្លៃ) និងអាយុមាតា ការវាស់វែងនេះធ្វើឱ្យវាអាចគណនា "ហានិភ័យរួមបញ្ចូលគ្នា" (និងមិនធ្វើការធ្វើរោគវិនិច្ឆ័យ) នៃភាពមិនប្រក្រតីនៃក្រូម៉ូសូម។
ទាក់ទងនឹងការរួមភេទរបស់ទារក នៅដំណាក់កាលនេះ បំពង់ប្រដាប់បន្តពូជ មានន័យថា រចនាសម្ព័ន្ធដែលនឹងក្លាយជាលិង្គនាពេលអនាគត ឬគ្លីតូរីសនាពេលអនាគត នៅតែមិនមានលក្ខណៈខុសគ្នា ហើយមានទំហំត្រឹមតែ 1 ទៅ 2 ម។ ទោះបីជាយ៉ាងណាក៏ដោយ វាអាចទៅរួច ប្រសិនបើទារកមានទីតាំងល្អ ប្រសិនបើអ៊ុលត្រាសោនកើតឡើងក្រោយរយៈពេល 12 សប្តាហ៍ ហើយប្រសិនបើអ្នកអនុវត្តមានបទពិសោធន៍ ដើម្បីកំណត់ភេទរបស់ទារកនេះ យោងទៅតាមការតំរង់ទិសនៃបំពង់ប្រដាប់បន្តពូជ។ ប្រសិនបើវាកាត់កែងទៅនឹងអ័ក្សនៃរាងកាយវាគឺជាក្មេងប្រុស; ប្រសិនបើវាស្របគ្នាក្មេងស្រី។ ប៉ុន្តែប្រយ័ត្ន៖ ការទស្សន៍ទាយនេះមានកំហុសឆ្គង។ នៅក្រោមលក្ខខណ្ឌល្អបំផុត វាអាចទុកចិត្តបានត្រឹមតែ 80% (4)។ ដូច្នេះ វេជ្ជបណ្ឌិតជាទូទៅចង់រង់ចាំអ៊ុលត្រាសោនទីពីរ ដើម្បីប្រកាសពីភេទរបស់ទារកទៅកាន់ឪពុកម្តាយនាពេលអនាគត ប្រសិនបើពួកគេចង់ដឹង។
បញ្ហាដែលអ៊ុលត្រាសោនទី 1 អាចបង្ហាញ
- ការរលូតកូន ៖ ថង់អំប្រ៊ីយ៉ុងនៅទីនោះ ប៉ុន្តែមិនមានសកម្មភាពបេះដូងទេ ហើយការវាស់វែងនៃអំប្រ៊ីយ៉ុងគឺទាបជាងធម្មតា។ ពេលខ្លះវាគឺជា "ស៊ុតច្បាស់"៖ ថង់មានផ្ទៃពោះមានភ្នាស និងសុកនាពេលអនាគត ប៉ុន្តែមិនមានអំប្រ៊ីយ៉ុងទេ។ ការមានផ្ទៃពោះបានបញ្ចប់ហើយអំប្រ៊ីយ៉ុងមិនបានអភិវឌ្ឍទេ។ ក្នុងករណីរលូតកូន ថង់សម្រាលអាចនឹងត្រូវជម្លៀសចេញដោយឯកឯង ប៉ុន្តែពេលខ្លះវាមិនពេញលេញ ឬមិនពេញលេញ។ បន្ទាប់មកថ្នាំត្រូវបានចេញវេជ្ជបញ្ជាដើម្បីជំរុញឱ្យមានការកន្ត្រាក់ និងជំរុញការផ្ដាច់ចេញពេញលេញនៃអំប្រ៊ីយ៉ុង។ ក្នុងករណីមានការបរាជ័យ ការព្យាបាលវះកាត់ដោយការប្រាថ្នា (ការកាត់ស្បូន) នឹងត្រូវបានអនុវត្ត។ ក្នុងគ្រប់ករណីទាំងអស់ ការត្រួតពិនិត្យយ៉ាងជិតស្និទ្ធគឺចាំបាច់ដើម្បីធានាបាននូវការជម្លៀសពេញលេញនៃផលិតផលនៃការមានផ្ទៃពោះ;
- ការមានផ្ទៃពោះក្រពេញអេកូ (GEU) ឬ ectopic: ស៊ុតមិនបានផ្សាំក្នុងស្បូនទេ ប៉ុន្តែនៅក្នុង proboscis ដោយសារការចំណាកស្រុក ឬបញ្ហានៃការផ្សាំ។ GEU ជាធម្មតាបង្ហាញឱ្យឃើញពីដំណើរការដំបូងជាមួយនឹងការឈឺពោះផ្នែកខាងក្រោម និងហូរឈាម ប៉ុន្តែជួនកាលវាត្រូវបានរកឃើញដោយចៃដន្យក្នុងអំឡុងពេលអ៊ុលត្រាសោនលើកដំបូង។ GEU អាចឈានទៅដល់ការបណ្តេញចេញដោយឯកឯង ការជាប់គាំង ឬការលូតលាស់ ជាមួយនឹងហានិភ័យនៃការដាច់នៃថង់មានផ្ទៃពោះដែលអាចបំផ្លាញបំពង់។ ការត្រួតពិនិត្យជាមួយនឹងការធ្វើតេស្តឈាមដើម្បីវាយតម្លៃអរម៉ូន beta-hcg ការពិនិត្យគ្លីនិកនិងអ៊ុលត្រាសោនធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីតាមដានការវិវត្តនៃ GEU ។ ប្រសិនបើវាមិនស្ថិតក្នុងដំណាក់កាលជឿនលឿនទេ ការព្យាបាលជាមួយនឹងថ្នាំ methotrexate ជាធម្មតាគ្រប់គ្រាន់ដើម្បីបណ្តាលឱ្យមានការបណ្តេញចេញនៃថង់មានផ្ទៃពោះ។ ប្រសិនបើវាមានភាពជឿនលឿន ការព្យាបាលវះកាត់ដោយ laparoscopy ត្រូវបានអនុវត្តដើម្បីយកថង់មានផ្ទៃពោះចេញ ហើយជួនកាលបំពង់ប្រសិនបើវាត្រូវបានខូចខាត។
- ប្រសើរជាងភាពថ្លាធម្មតារបស់ nuchal ជារឿយៗត្រូវបានគេឃើញនៅក្នុងទារកដែលមានជំងឺ trisomy 21 ប៉ុន្តែវិធានការនេះគួរតែត្រូវបានដាក់បញ្ចូលក្នុងការពិនិត្យរួមបញ្ចូលគ្នាសម្រាប់ trisomy 21 ដោយគិតគូរពីអាយុរបស់ម្តាយ និងសញ្ញាសម្គាល់សេរ៉ូម។ នៅក្នុងព្រឹត្តិការណ៍នៃលទ្ធផលចុងក្រោយរួមបញ្ចូលគ្នាធំជាង 1/250 វានឹងត្រូវបានស្នើឱ្យបង្កើត karyotype ដោយការធ្វើកោសល្យវិច័យ trophoblast ឬ amniocentesis ។