មាតិកា
ការព្យាបាលជំងឺហឺត
នេះជំងឺហឺត ជាញឹកញាប់មួយ ជំងឺរាំុរ៉ៃ ដែលតម្រូវឱ្យមានការព្យាបាលជាទៀងទាត់សូម្បីតែរវាងការវាយប្រហារ។ នេះ។ ឱសថ ដើម្បីគ្រប់គ្រងជំងឺហឺត មិនផ្តល់ការព្យាបាលច្បាស់លាស់ទេ។ ពួកគេធ្វើឱ្យការដកដង្ហើមកាន់តែងាយស្រួលដោយបង្កើនការបើកនៃ bronchi (bronchodilation) និងកាត់បន្ថយការរលាក។ ពួកគេភាគច្រើនត្រូវបានចាប់ខ្លួន ហឺតដែលអនុញ្ញាតឱ្យពួកគេធ្វើសកម្មភាពយ៉ាងឆាប់រហ័ស ជាមួយនឹងផលប៉ះពាល់តិចតួចបំផុត។ វេជ្ជបណ្ឌិតក៏ព្យាយាមផ្តល់ថ្នាំក្នុងកម្រិតតូចបំផុតសម្រាប់ការគ្រប់គ្រងរោគសញ្ញាជាមួយនឹងភាពអត់ធ្មត់ល្អបំផុតនៃការព្យាបាល។
ទោះបីជាមានប្រសិទ្ធភាពនៃការព្យាបាលក៏ដោយ ក៏មនុស្ស 6 នាក់ក្នុងចំណោម 10 នាក់ដែលមានជំងឺហឺត មិនអាចគ្រប់គ្រងពួកគេបានទេ។ រោគសញ្ញា. មូលហេតុចម្បងគឺការយល់ដឹងមិនល្អអំពីជំងឺនេះការភ័យខ្លាច ផ្នែកដែលរងឥទ្ធិពល និងភ្លេចថ្នាំ។ ទោះជាយ៉ាងណាក៏ដោយ ផលប៉ះពាល់នៃការព្យាបាលដែលបានធ្វើឡើងដោយការស្រូបចូលគឺតិចតួចបើប្រៀបធៀបទៅនឹងហានិភ័យដែលទាក់ទងនឹងការវាយប្រហារនៃជំងឺហឺតធ្ងន់ធ្ងរ និងញឹកញាប់។
ការព្យាបាលជំងឺហឺត៖ យល់គ្រប់យ៉ាងក្នុងរយៈពេល 2 នាទី។
ការដកដង្ហើមតាមបច្ចេកទេស. ការប្រើប្រដាប់ហឺតហាក់ដូចជាសាមញ្ញ ប៉ុន្តែវាទាមទារបច្ចេកទេសជាក់លាក់មួយដើម្បីឱ្យមានប្រសិទ្ធភាព។ ទោះយ៉ាងណាក៏ដោយ តិចជាងពាក់កណ្តាលនៃអ្នកកើតហឺតប្រើប្រដាប់ហឺតឱ្យបានត្រឹមត្រូវ67. ប្រដាប់ស្រូបចូលផ្សេងៗគ្នា (ប្រដាប់ហឺតតាមកម្រិតថ្នាំ ប្រដាប់ស្រូបម្សៅស្ងួត និងថ្នាំជក់) នីមួយៗមានរបៀបប្រើប្រាស់ជាក់លាក់។ វេជ្ជបណ្ឌិត និងឱសថការីអាចពន្យល់ពីសកម្មភាពត្រឹមត្រូវដល់អ្នក។ |
- aerosols វាស់។ អ្នកត្រូវតែអ្រងួន aerosol ឱ្យបានល្អហើយសង្កត់វាបញ្ឈរ។ បន្ទាប់ពីបញ្ចេញចោលសួតយឺតៗ ដកដង្ហើមចូលយឺតៗ និងជ្រៅៗតាមមាត់របស់អ្នក ដោយបញ្ចេញសារធាតុ aerosol ក្នុងអំឡុងពេលវិនាទីដំបូងនៃការបំផុសគំនិត។ បន្ទាប់មក អ្នកគួរសង្កត់ដង្ហើមរបស់អ្នករយៈពេល 5 ទៅ 10 វិនាទី បន្ទាប់មកដកដង្ហើមចេញយឺតៗ។
- ប្រដាប់ហឺតម្សៅស្ងួត (ឧទាហរណ៍៖ Turbuhaler®)។ ប្រព័ន្ធទាំងនេះគឺងាយស្រួលប្រើជាង ព្រោះវាមិនត្រូវការការសម្របសម្រួលការបំផុសគំនិត និងការកេះ។ អ្នកត្រូវដកដង្ហើមឱ្យខ្លាំង និងលឿនតាមដែលអាចធ្វើទៅបាន រារាំងការដកដង្ហើមរបស់អ្នករយៈពេល 10 វិនាទី ហើយដកដង្ហើមចេញក្រៅប្រដាប់ហឺត។
- បន្ទប់ដកដង្ហើម។ ពួកវាត្រូវប្រើជាមួយថ្នាំបាញ់តាមកម្រិតកំណត់ចំពោះកុមារអាយុក្រោម 8 ឆ្នាំ និងមនុស្សចាស់។ ចំពោះកុមារតូចៗ ការស្រូបចូលត្រូវបានធ្វើដោយរបាំងមុខ ដែលគួររក្សាលើមុខយ៉ាងហោចណាស់ ៦ ដង្ហើមស្ងប់។
អ្នកដែលមានជំងឺហឺតត្រូវបានអំពាវនាវកាន់តែខ្លាំងឡើងឱ្យតាមដានស្ថានភាពផ្លូវដង្ហើមរបស់ពួកគេ។ ឧទាហរណ៍មនុស្សដែលមាន ជំងឺហឺតធ្ងន់ធ្ងរអាចវាស់ស្ទង់លំហូរផុតកំណត់អតិបរមារបស់ពួកគេនៅផ្ទះ (លំហូរកំពូល) ដើម្បីកែសម្រួលការព្យាបាលដោយខ្លួនឯងតាមលទ្ធផល។ ការបណ្តុះបណ្តាលត្រូវតែធ្វើឡើងជាមុន។
ឱសថ
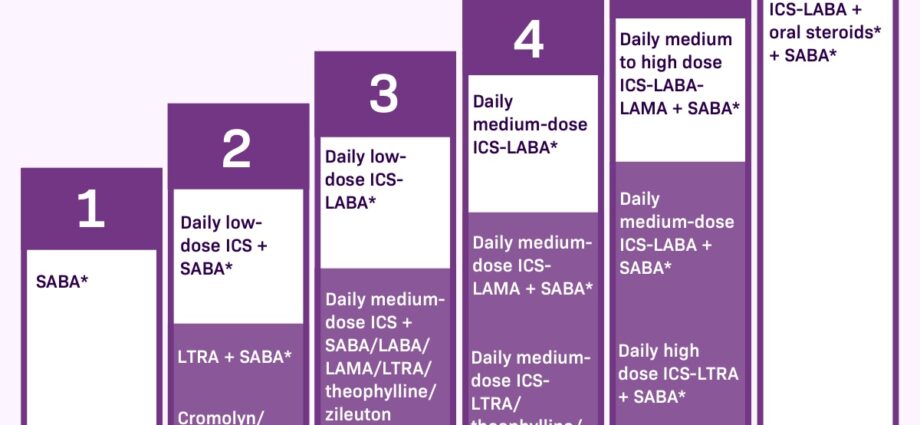
មាន 2 ប្រភេទ ឱសថ ដើម្បីគ្រប់គ្រងរោគសញ្ញានៃជំងឺហឺត។ ទីមួយត្រូវបានគេហៅថា វិបត្តិ ឬថ្នាំសង្គ្រោះគួរតែត្រូវបានគេយកក្នុងករណីមានរោគសញ្ញា។ ពួកគេមានសកម្មភាពសង្គ្រោះភ្លាមៗប៉ុន្តែមិនធ្វើឱ្យរលាកទងសួត។
ថ្នាំផ្សេងទៀតគឺ ការគ្រប់គ្រងឬការព្យាបាលផ្ទៃខាងក្រោយ. ពួកគេគួរតែត្រូវបានគេយកជារៀងរាល់ថ្ងៃ សូម្បីតែក្នុងករណីដែលមិនមានភាពមិនស្រួលក្នុងផ្លូវដង្ហើមក៏ដោយ ដរាបណាជំងឺហឺតមានកម្រិតមធ្យម និងបន្តកើតមាន។ ពួកគេធ្វើឱ្យវាអាចធ្វើទៅបានដើម្បីកាត់បន្ថយការរលាកនៃ bronchi និងដើម្បីដកការវាយប្រហារ។ ប្រសិនបើមិនបានយកជាប្រចាំ ភាពញឹកញាប់ និងភាពធ្ងន់ធ្ងរនៃការវាយប្រហារកើនឡើង ក៏ដូចជាតម្រូវការថ្នាំសង្គ្រោះដែរ។
មនុស្សជាច្រើនដែលមានជំងឺហឺតមិនយល់ច្បាស់ពីភាពខុសគ្នារវាង ការព្យាបាលវិបត្តិ និង គ្រប់គ្រងការព្យាបាល. ត្រូវប្រាកដថាអ្នកយល់ពីអ្វីដែលថ្នាំនីមួយៗរបស់អ្នកគឺសម្រាប់ និងថាតើអ្នកគួរប្រើវាញឹកញាប់ប៉ុណ្ណា។ |
វិបត្តិ (ឬសង្គ្រោះ) ការព្យាបាល
ថ្នាំសម្រាប់វិបត្តិត្រូវបានសំដៅលើពាក្យផ្សេងៗគ្នា រួមទាំង ថ្នាំ bronchodilators សកម្មភាពរហ័សឬ ថ្នាំ beta2 agonists ការសម្ដែងខ្លី. ពួកវាត្រូវបានប្រើដើម្បីបំបាត់រោគសញ្ញានៃការវាយប្រហារ (ក្អក តឹងទ្រូង ដកដង្ហើមខ្លីៗ) ឬមុនពេលហាត់ប្រាណក្នុងជំងឺហឺតនៅពេលហាត់ប្រាណ។ ក្នុងកម្រិតស្រាល ជំងឺហឺតមិនឈប់សម្រាក ការព្យាបាលប្រកាច់អាចជាថ្នាំតែមួយគត់ដែលត្រូវការ។
ថ្នាំទាំងនេះរួមមាន salbutamol ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) ឬ terbutaline (Bricanyl®) ។ ពួកគេត្រូវបានដកដង្ហើមចូល និងពង្រីកផ្លូវដង្ហើមយ៉ាងលឿនពី ១ ទៅ ៣ នាទី។ មានផលរំខានតិចតួច ប្រសិនបើប្រើម្តងម្កាល ប៉ុន្តែក្នុងកម្រិតខ្ពស់ វាអាចបណ្តាលឱ្យញ័រ ភ័យ និងចង្វាក់បេះដូងលោតញាប់។ នៅពេលដែលអ្នកមានអារម្មណ៍ថាត្រូវការលេបវាញឹកញាប់ (ជាធម្មតាច្រើនជាង 1 ដងក្នុងមួយសប្តាហ៍) វាមានន័យថាជំងឺហឺតមិនត្រូវបានគ្រប់គ្រងគ្រប់គ្រាន់ទេ។ បន្ទាប់មក ចាំបាច់ត្រូវងាកទៅរកថ្នាំផ្ទៃខាងក្រោយ ដើម្បីព្យាបាលការរលាក។
សម្រាប់អ្នកដែលមានជំងឺហឺត វាជារឿងសំខាន់ដែលត្រូវតែយកឧបករណ៍ពង្រីកទងសួតទៅជាមួយ ព្រោះជំងឺហឺតអាចកើតឡើងគ្រប់ទីកន្លែង។ វាគួរតែត្រូវបានគេយកនៅរោគសញ្ញាដំបូងនៃការវាយប្រហារ ហើយរង់ចាំយ៉ាងហោចណាស់ 30 វិនាទីរវាងដង្ហើមចូល 2 ។ |
ការស្រូបចូល Ipratropium bromide (កម្រណាស់) ។ វាគឺជាថ្នាំ anticholinergic ដែលរារាំងសកម្មភាពនៃសារធាតុគីមីដែលបណ្តាលឱ្យសាច់ដុំនៅក្នុងផ្លូវដង្ហើមចុះកិច្ចសន្យា។ មានប្រសិទ្ធភាពតិចជាងការស្រូបចូល beta2 agonists ជួនកាលវាត្រូវបានគេប្រើក្នុងករណីដែលមិនអត់ឱនចំពោះពួកគេ។ វាត្រូវចំណាយពេល 1 ទៅ 2 ម៉ោងដើម្បីទទួលបានប្រសិទ្ធភាពអតិបរមា។
ឱសថជាមូលដ្ឋាន (ការគ្រប់គ្រង) ការព្យាបាល
មិនដូចថ្នាំប្រកាច់ ឬថ្នាំសង្គ្រោះទេ ថ្នាំ DMARDs (គ្រប់គ្រង) មិនបន្ថយរោគសញ្ញាភ្លាមៗទេ។ ពួកវាធ្វើការយឺតៗ និងមានប្រសិទ្ធភាពក្នុងរយៈពេលយូរក្នុងការកាត់បន្ថយការរលាក និងភាពញឹកញាប់នៃការប្រកាច់។ នោះហើយជាមូលហេតុដែលចាំបាច់ត្រូវយកវាជារៀងរាល់ថ្ងៃ។
ថ្នាំ Corticosteroids ។ ថ្នាំ Corticosteroids បន្ថយការរលាកផ្លូវដង្ហើម ហើយដូច្នេះការផលិតស្លស។ ជាធម្មតាពួកវាត្រូវបានគេយកក្នុងកម្រិតតូចជាការស្រូបចូល (បាញ់) ជារៀងរាល់ថ្ងៃ (ឧទាហរណ៍ Alvesco® និង Pulmicort®) ។ វេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាកម្រិតថ្នាំដែលមានប្រសិទ្ធភាពទាបបំផុតដែលអាចធ្វើទៅបាន។ ពួកគេក៏អាចត្រូវបានគេយកជាថ្នាំគ្រាប់ក្នុងជំងឺហឺតធ្ងន់ធ្ងរក្នុងរយៈពេលខ្លីពីរបីថ្ងៃ (ឧទាហរណ៍៖ prednisolone, methylpredinosolone)។ មិនថាលេបដោយការស្រូបចូល ឬក្នុងថ្នាំគ្រាប់នោះទេ ពួកវាដំណើរការដូចគ្នា ប៉ុន្តែការស្រូបចូលអនុញ្ញាតឱ្យមានកម្រិតទាបជាងច្រើន ដែលជាសកម្មភាពដែលបានធ្វើមូលដ្ឋានីយកម្មច្រើន ហើយដូច្នេះវាមានផលប៉ះពាល់តិចជាង។ ថ្នាំប្រភេទនេះមានប្រសិទ្ធភាពបំផុតក្នុងការគ្រប់គ្រងជំងឺហឺត។ ប្រសិទ្ធភាពរបស់ពួកគេត្រូវបានទទួលអារម្មណ៍បន្ទាប់ពីប្រើបានប៉ុន្មានថ្ងៃ។
ប្រតិកម្មមិនល្អ
លេបដោយការស្រូបចូល និងក្នុងកម្រិតមធ្យម។ corticosteroids ។ មានផលប៉ះពាល់តិចតួច ទោះបីជាប្រើរយៈពេលយូរក៏ដោយ។ ស្អក និងស្អក ឬរូបរាង មូហ្គេត (ឬជំងឺ candidiasis ដែលបណ្តាលមកពីផ្សិតបង្កើតជាបំណះពណ៌សនៅលើអណ្តាត) គឺជាផលប៉ះពាល់ទូទៅបំផុត។ ដូច្នេះ អ្នកគួរលាងមាត់ក្រោយពេលស្រូបថ្នាំម្តងៗ។ គ្រាប់ថ្នាំ Corticosteroid មានផលប៉ះពាល់រយៈពេលវែងខ្លាំងជាង (ធ្វើឱ្យឆ្អឹងចុះខ្សោយ បង្កើនហានិភ័យនៃជំងឺភ្នែកឡើងបាយ។ល។)។ ពួកវាត្រូវបានបម្រុងទុកសម្រាប់ករណីជំងឺហឺតធ្ងន់ធ្ងរ ដែលទាក់ទងនឹងការព្យាបាលផ្សេងទៀត។
ថ្នាំ bronchodilators ដែលមានសកម្មភាពយូរ. ថ្នាំទាំងនេះត្រូវបានចេញវេជ្ជបញ្ជាបញ្ចូលគ្នានៅពេលដែលស្រូប corticosteroid តែមួយមុខមិនគ្រប់គ្រាន់ដើម្បីគ្រប់គ្រងរោគសញ្ញានៃជំងឺហឺត។ នេះ។ ថ្នាំ beta2 agonists សកម្មភាពយូរបណ្តាលឱ្យ bronchodilation រយៈពេល 12 ម៉ោង។ ប្រសិទ្ធភាពរបស់ពួកគេអាចលឿនក្នុងរយៈពេលពី 3 ទៅ 5 នាទី។ ហ្វ័រម៉ូតេរ៉ល® (អតីត Foradil®, Asmelor®) ឬយឺតជាងនេះបន្ទាប់ពី 15 នាទីដូចជា salmeterol (Serevent®)។ ពួកវាត្រូវបានគេប្រើរួមគ្នាជាមួយថ្នាំ corticosteroid ។ មានប្រដាប់ហឺតដែលផ្សំថ្នាំពីរប្រភេទដូចជា Seretide® (fluticasome / salmeterol) ។ ការរួមផ្សំជាមួយថ្នាំ Formoterol (Symbicort®, Innovair® និង Flutiform®) ក៏អាចត្រូវបានប្រើជាថ្នាំសង្គ្រោះផងដែរ ទោះបីជាពួកវាក៏ធ្វើសកម្មភាពលើការរលាកក្នុងរយៈពេលយូរដែរ។
ថ្នាំ Antileukotrienes. លេបដោយផ្ទាល់មាត់ ពួកវាកាត់បន្ថយការរលាកដែលបណ្តាលមកពី leukotrienes ដែលជាសារធាតុដែលរួមចំណែកដល់ការឆ្លើយតបនៃការរលាក។ នៅប្រទេសបារាំង ថ្នាំ antileukotrienes អាចរកបាន៖ montelukast (Singulair®) ។ នៅប្រទេសកាណាដាក៏មាន lezafirlukast (Accolate®) ផងដែរ។ ពួកវាអាចប្រើតែម្នាក់ឯង ឬរួមផ្សំជាមួយថ្នាំ corticosteroids ដែលស្រូបចូល។ ពួកគេត្រូវបានចង្អុលបង្ហាញដើម្បីការពារជំងឺហឺតនៅពេលធ្វើលំហាត់ប្រាណ ក្នុងជំងឺហឺតស្រាល សម្រាប់អ្នកដែលជំងឺហឺតមិនត្រូវបានគ្រប់គ្រងដោយស្រូប corticosteroids តែមួយមុខ និងសម្រាប់អ្នកដែលប្រើថ្នាំបាញ់ខុស។
Theophylline. វាគឺជាថ្នាំពន្យារកំណើតដែលចំណាស់ជាងគេបំផុត (ឧទាហរណ៍៖ Theostat®)។ វាកម្រត្រូវបានគេប្រើណាស់នាពេលបច្ចុប្បន្ននេះព្រោះកម្រិតថ្នាំដែលមានប្រសិទ្ធភាពដោយគ្មានផលប៉ះពាល់គឺពិបាកក្នុងការស្វែងរក។ វាអាចត្រូវបានចេញវេជ្ជបញ្ជាជាថេប្លេតសម្រាប់ទទួលទានជាមួយអាហារពេលល្ងាចចំពោះអ្នកដែលពិបាកលេបថ្នាំបាញ់។
សារធាតុប្រឆាំង immunoglobulin E. ថ្នាំប្រភេទនេះមានគោលបំណងព្យាបាលជម្ងឺហឺតអាឡែស៊ីធ្ងន់ធ្ងរចំពោះអ្នកដែលជំងឺហឺតពិបាកគ្រប់គ្រងជាមួយនឹងការព្យាបាលផ្សេងទៀត។ Omalizumab (Xolair®) គឺជាថ្នាំតែមួយគត់នៅក្នុងថ្នាក់នេះដែលមាននៅក្នុងឆ្នាំ 2015។ វាត្រូវបានគ្រប់គ្រងជាការចាក់ subcutaneous ម្តង ឬពីរដងក្នុងមួយខែ។
គាត់ពិតជា សំខាន់ ប្រើថ្នាំគ្រប់គ្រងតាមការណែនាំរបស់វេជ្ជបណ្ឌិតរបស់អ្នក ទោះបីជាមិនមានរោគសញ្ញាក៏ដោយ។ បើគ្មានការប្រើប្រាស់ជាប្រចាំទេ ការរលាកនៃទងសួតនៅតែបន្ត ហើយការវាយប្រហារនៃជំងឺហឺតអាចកាន់តែញឹកញាប់។ |
មតិរបស់វេជ្ជបណ្ឌិត វេជ្ជបណ្ឌិត Annabel Kerjan pulmonologist:
នៅពេលដែលមនុស្សម្នាក់មានជំងឺហឺត ពួកគេមិនគួរទទួលយករោគសញ្ញាដោយមិនធ្វើអ្វីនោះទេ។ ជាឧទាហរណ៍ អ្នកមិនគួរទ្រាំទ្រនឹងការដកដង្ហើមខ្លី ក្អកតូច ពិបាកដកដង្ហើមនៅពេលយប់។ ជំងឺនេះមិនគួរវិវឌ្ឍទេ ព្រោះបើយើងនឿយហត់ដោយមិនបានព្យាបាល ព្រោះវាអាចធ្វើឱ្យខូចទងសួតតាមពេលវេលា ដែលនាំឱ្យរោគសញ្ញាកាន់តែអាក្រក់ទៅៗ ហើយក្នុងករណីធ្ងន់ធ្ងរ ឆ្លងមេរោគបន្ទាប់បន្សំញឹកញាប់ និងសម្រាកព្យាបាលនៅមន្ទីរពេទ្យ។ វាជាការប្រសើរក្នុងការស្វែងរកជាមួយវេជ្ជបណ្ឌិតរបស់អ្នកនូវការព្យាបាលប្រកបដោយប្រសិទ្ធភាពអប្បបរមា។
នេះមានសារៈសំខាន់ជាពិសេសសម្រាប់ឪពុកម្តាយរបស់កុមារដែលមានជំងឺហឺត។ ជារឿយៗពួកគេស្ទាក់ស្ទើរក្នុងការផ្តល់ថ្នាំដល់កូនរបស់ពួកគេ ហើយនេះអាចយល់បាន។ ប៉ុន្តែក្នុងករណីនេះពួកគេខុស។ កុមារទាំងនេះត្រូវតែត្រូវបានផ្តល់ឱកាសដើម្បីអភិវឌ្ឍដើមទុនផ្លូវដង្ហើមរបស់ពួកគេឱ្យបានត្រឹមត្រូវ ដើម្បីឱ្យមានវានៅពេលពេញវ័យ។ ហើយបន្ទាប់មក កុមារដែលមានសញ្ញានៃជំងឺហឺតដែលមិនបានព្យាបាល គេងមិនលក់ ពិបាកលេងកីឡា និងលូតលាស់មិនសូវល្អ។ ចំណែកឯការព្យាបាលវិញ គាត់មានអារម្មណ៍ល្អប្រសើរឡើង ហើយរក្សាទងសួតទៅថ្ងៃអនាគត។