មាតិកា
អ៊ុលត្រាសោនសរីរវិទ្យា៖ អ៊ុលត្រាសោនទី ២
អ៊ុលត្រាសោនៃការមានផ្ទៃពោះលើកទីពីរ ហៅថាអ៊ុលត្រាសោន morphological គឺជាជំហានដ៏សំខាន់មួយក្នុងការត្រួតពិនិត្យការមានផ្ទៃពោះ ព្រោះវាអាចរកឃើញភាពមិនប្រក្រតីនៃគភ៌។ សម្រាប់ឪពុកម្តាយ វាក៏ជាការបន្លិចផងដែរ៖ ការរកឃើញភេទរបស់ទារក។
អ៊ុលត្រាសោនទីពីរ៖ តើវាកើតឡើងនៅពេលណា?
អ៊ុលត្រាសោនទីពីរធ្វើឡើងនៅថ្ងៃទី 5 នៃការមានផ្ទៃពោះដែលមានអាយុចន្លោះពី 21 ទៅ 24 សប្តាហ៍តាមឧត្ដមគតិនៅអាយុ 22 សប្តាហ៍។
វាមិនមែនជាការបង្ខិតបង្ខំទេ ប៉ុន្តែជាផ្នែកមួយនៃការពិនិត្យជាប្រព័ន្ធ អំឡុងពេលតាមដានការមានផ្ទៃពោះ និងត្រូវបានណែនាំយ៉ាងខ្លាំង។
វគ្គនៃអ៊ុលត្រាសោន
សម្រាប់ការធ្វើតេស្តនេះ វាមិនចាំបាច់តមអាហារ ឬដើម្បីមានប្លោកនោមពេញនោះទេ។ ម៉្យាងវិញទៀត វាមិនត្រូវបានគេណែនាំឱ្យដាក់ក្រែម ឬប្រេងនៅលើពោះទទេក្នុងអំឡុងពេល 48 ម៉ោងមុនអ៊ុលត្រាសោន ដើម្បីកុំឱ្យប៉ះពាល់ដល់គុណភាពនៃរូបភាព។
គ្រូពេទ្យលាបពោះម្តាយដោយទឹកជែល ដើម្បីសម្រួលដល់ការឆ្លងកាត់អ៊ុលត្រាសោន។ បន្ទាប់មក គាត់នឹងផ្លាស់ទីការស៊ើបអង្កេតលើក្រពះ ដើម្បីទទួលបានរូបភាព ឬផ្នែកផ្សេងៗនៃទារក។ អ៊ុលត្រាសោនទីពីរនេះ មានរយៈពេលវែងជាងលើកទីមួយបន្តិច ព្រោះវាសិក្សាតាមវិធីសាស្ត្រកាយវិភាគសាស្ត្រពេញលេញរបស់ទារក។
ហេតុអ្វីបានជាគេហៅថាអ៊ុលត្រាសោន morphological?
គោលបំណងសំខាន់នៃអ៊ុលត្រាសោននេះគឺដើម្បីរកមើលភាពមិនប្រក្រតីខាងសរីរវិទ្យា។ អ្នកអនុវត្តនឹងសិក្សាដោយវិធីសាស្រ្តនៃសរីរាង្គនីមួយៗដោយបង្កើតផ្នែកឆ្លងកាត់ដែលអនុញ្ញាតឱ្យនៅ "កម្រិត" នីមួយៗដើម្បីគ្រប់គ្រងវត្តមាន និងរូបរាងនៃសរីរាង្គផ្សេងៗគ្នា៖ បេះដូង ខួរក្បាល សរីរាង្គផ្សេងៗនៃពោះ (ក្រពះ ប្លោកនោម ពោះវៀន)។ អវយវៈទាំងបួន។
វាគឺអំឡុងពេលពិនិត្យនេះ ដែលការខូចទ្រង់ទ្រាយរបស់គភ៌ត្រូវបានរកឃើញយ៉ាងងាយបំផុត។ ទោះបីជាយ៉ាងណាក៏ដោយ ទោះបីជាវាកាន់តែមានប្រសិទ្ធភាព និងស្មុគ្រស្មាញក៏ដោយ ក៏អ៊ុលត្រាសោន morphological មិនគួរឱ្យទុកចិត្ត 100% នោះទេ។ ជួនកាលវាកើតឡើងដែលភាពខុសប្រក្រតីរបស់គភ៌ សូម្បីតែនៅក្នុងដំណាក់កាលនៃការមានផ្ទៃពោះនេះ មិនត្រូវបានរកឃើញក្នុងអំឡុងពេលអ៊ុលត្រាសោននេះ។ វាកើតឡើងនៅពេលដែលរូបរាងមិនប្រក្រតី ឬស្ទើរតែមិនអាចចូលបានក្នុងរូបភាព ទីតាំងរបស់ទារកបិទបាំងការខូចទ្រង់ទ្រាយ ឬនៅពេលដែលម្តាយនាពេលអនាគតមានទម្ងន់លើស។ តាមពិតជាលិកា adipose subcutaneous អាចរំខានដល់ការឆ្លងកាត់អ៊ុលត្រាសោននិងផ្លាស់ប្តូរគុណភាពនៃរូបភាព។
ក្នុងអំឡុងពេលអ៊ុលត្រាសោនទីពីរនេះ អ្នកអនុវត្តក៏ពិនិត្យផងដែរ៖
- ការលូតលាស់របស់ទារកដោយប្រើជីវមាត្រ (ការវាស់វែងនៃអង្កត់ផ្ចិត biparietal, បរិវេណ cranial, បរិវេណពោះ, ប្រវែង femoral, អង្កត់ផ្ចិតពោះ transverse) លទ្ធផលនៃការដែលនឹងត្រូវបានប្រៀបធៀបទៅនឹងខ្សែកោងកំណើនមួយ;
- សុក (កម្រាស់, រចនាសម្ព័ន្ធ, កម្រិតនៃការបញ្ចូល);
- បរិមាណសារធាតុរាវ amniotic;
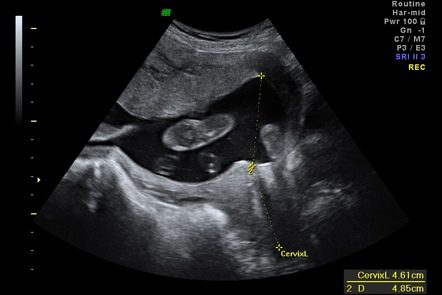
- ការបើកខាងក្នុងនៃមាត់ស្បូន ជាពិសេសក្នុងករណីមានការកន្ត្រាក់។
វាក៏ជាអំឡុងពេលអ៊ុលត្រាសោនទីពីរនេះផងដែរ ដែលការប្រកាសអំពីការរួមភេទរបស់ទារកកើតឡើង - ប្រសិនបើឪពុកម្តាយចង់ដឹងច្បាស់ - ហើយប្រសិនបើទារកមានទីតាំងល្អ។ នៅដំណាក់កាលនៃការមានផ្ទៃពោះនេះ ប្រដាប់បន្តពូជខាងក្រៅត្រូវបានបង្កើតឡើង និងអាចសម្គាល់បានក្នុងរូបភាព ប៉ុន្តែតែងតែមានកំហុសបន្តិចបន្តួច អាស្រ័យលើទីតាំងរបស់ទារកជាពិសេស។
ជួនកាល Doppler ត្រូវបានអនុវត្តក្នុងអំឡុងពេលអ៊ុលត្រាសោននេះ។ ជាមួយនឹងសំឡេងដែលបានចម្លងនៅលើក្រាហ្វ វាជួយគ្រប់គ្រងលំហូរឈាមនៅក្នុងសរសៃឈាម និងសរសៃឈាមផ្សេងៗគ្នា (សរសៃឈាមស្បូន សរសៃឈាមទងសួត សរសៃឈាមខួរក្បាល)។ វាគឺជាឧបករណ៍បំពេញបន្ថែមសម្រាប់ការគ្រប់គ្រងការលូតលាស់គភ៌ក្នុងស្ថានភាពប្រថុយប្រថានជាក់លាក់ ឬផលវិបាកផ្នែកសម្ភព (1):
- ជំងឺទឹកនោមផ្អែមពេលមានគភ៌;
- លើសឈាម;
- ទុក្ខព្រួយរបស់ទារក;
- ការលូតលាស់យឺតក្នុងស្បូន (IUGR);
- ភាពមិនប្រក្រតីនៃសារធាតុរាវ amniotic (oligoamnios, hydramnios);
- ការខូចទ្រង់ទ្រាយរបស់ទារក;
- មានផ្ទៃពោះ monochorial (មានផ្ទៃពោះភ្លោះជាមួយសុកតែមួយ);
- ជំងឺមាតាដែលមានស្រាប់ (លើសឈាម, ជំងឺលុយពីស, ជំងឺសរសៃប្រសាទ);
- ប្រវត្តិនៃជំងឺសរសៃឈាមខាងសម្ភព (IUGR, មុនកើតជំងឺក្រឡាភ្លើង, ការដាច់នៃសុក);
- ប្រវត្តិនៃការស្លាប់នៅក្នុងស្បូន។
ទារកក្នុងកំឡុងពេលអ៊ុលត្រាសោនទី ៣
នៅដំណាក់កាលនៃការមានផ្ទៃពោះនេះ ទារកមានទំហំប្រហែល 25 សង់ទីម៉ែត្រពីក្បាលដល់ចុងជើង ដែលពាក់កណ្តាលនៃទំហំកំណើតរបស់គាត់។ វាមានទម្ងន់ត្រឹមតែ 500 ក្រាម។ ជើងរបស់វាគឺប្រហែល 4 សង់ទីម៉ែត្រ (2) ។
គាត់នៅតែមានកន្លែងទំនេរច្រើនដើម្បីផ្លាស់ទី សូម្បីតែម្តាយនឹងគ្នាមិនតែងតែមានអារម្មណ៍ថាចលនាទាំងនេះក៏ដោយ។ គាត់មើលមិនឃើញទេ ប៉ុន្តែគាត់ងាយនឹងប៉ះ។ គាត់គេងប្រហែល 20 ម៉ោងក្នុងមួយថ្ងៃ។
ជើងរបស់នាង ដៃរបស់នាងបង្ហាញយ៉ាងច្បាស់ ហើយថែមទាំងដៃរបស់នាងជាមួយនឹងម្រាមដៃដែលបានបង្កើតយ៉ាងល្អ។ នៅក្នុងប្រវត្តិរូប, រូបរាងនៃច្រមុះរបស់គាត់លេចឡើង។ បេះដូងរបស់វាមានទំហំប៉ុនអូលីវ ហើយនៅក្នុងវាមានផ្នែកទាំងបួនដូចជាសរសៃឈាមសួត និងអ័រតា។
យើងឃើញឆ្អឹងកងស្ទើរតែទាំងអស់ ដែលនៅក្នុងរូបភាព បង្កើតបានជាប្រភេទនៃការបញ្ឈប់។ គាត់មិនទាន់មានសក់នៅឡើយទេ ប៉ុន្តែសាមញ្ញ។
សម្រាប់ឪពុកម្តាយ អ៊ុលត្រាសោនទីពីរនេះ ច្រើនតែរីករាយបំផុត៖ ទារកមានទំហំធំល្មម ដើម្បីឱ្យយើងអាចមើលឃើញមុខ ដៃ ជើងរបស់គាត់បានយ៉ាងច្បាស់ ប៉ុន្តែនៅតូចនៅឡើយ ដែលអាចបង្ហាញពេញអេក្រង់ និងអនុញ្ញាតឱ្យមើលទិដ្ឋភាពទូទៅនៃកូនតូចនេះ។ ត្រូវបានបង្កើតឡើងយ៉ាងល្អរួចទៅហើយ។
បញ្ហាដែលអ៊ុលត្រាសោនទី 2 អាចបង្ហាញបាន។
នៅពេលដែលមានការសង្ស័យថាមានភាពមិនប្រក្រតីខាងសរីរវិទ្យា ម្តាយនឹងទារកត្រូវបានបញ្ជូនទៅមជ្ឈមណ្ឌលរោគវិនិច្ឆ័យមុនពេលសម្រាល និង/ឬអ្នកវិភាគសំឡេងយោង។ ការពិនិត្យផ្សេងទៀតត្រូវបានអនុវត្តដើម្បីបញ្ជាក់ពីភាពខុសប្រក្រតី និងកែលម្អការធ្វើរោគវិនិច្ឆ័យ: amniocentesis, MRI, អ៊ុលត្រាសោបេះដូង, MRI ឬស្កែនគភ៌, ការចាក់ឈាមរបស់ទារក, ការធ្វើតេស្តឈាមសម្រាប់គូស្នេហ៍ជាដើម។
ជួនកាលការពិនិត្យមិនបញ្ជាក់ពីភាពមិនធម្មតានោះទេ។ ការត្រួតពិនិត្យផ្ទៃពោះបន្ទាប់មកបន្តជាធម្មតា។
នៅពេលដែលភាពមិនធម្មតាដែលត្រូវបានរកឃើញគឺមិនសូវធ្ងន់ធ្ងរ ការតាមដានជាក់លាក់មួយនឹងត្រូវបានបង្កើតឡើងសម្រាប់នៅសល់នៃការមានផ្ទៃពោះ។ ប្រសិនបើភាពមិនធម្មតាអាចព្យាបាលបាន ជាពិសេសការវះកាត់តាំងពីកំណើត ឬក្នុងកំឡុងខែដំបូងនៃជីវិត អ្វីគ្រប់យ៉ាងនឹងត្រូវបានរៀបចំដើម្បីអនុវត្តការថែទាំនេះ។
នៅពេលដែលការធ្វើរោគវិនិច្ឆ័យមុនពេលសម្រាលបញ្ជាក់ថាទារកកំពុងទទួលរងពី "ស្ថានភាពទំនាញជាក់លាក់មួយដែលត្រូវបានទទួលស្គាល់ថាមិនអាចព្យាបាលបាននៅពេលធ្វើរោគវិនិច្ឆ័យ" យោងតាមអត្ថបទច្បាប់ (3) អនុញ្ញាតឱ្យអ្នកជំងឺស្នើសុំការបញ្ចប់ការមានផ្ទៃពោះ (IMG) ឬ " ការរំលូតកូនតាមបែបព្យាបាល” នៅគ្រប់ពេលវេលានៃការមានផ្ទៃពោះ។ រចនាសម្ព័ន្ធជាក់លាក់ដែលត្រូវបានអនុម័តដោយទីភ្នាក់ងារជីវវេជ្ជសាស្ត្រ មជ្ឈមណ្ឌលពហុជំនាញសម្រាប់ការធ្វើរោគវិនិច្ឆ័យមុនពេលសម្រាល (CPDPN) ទទួលខុសត្រូវក្នុងការបញ្ជាក់ភាពធ្ងន់ធ្ងរ និងមិនអាចព្យាបាលបាននៃរោគគភ៌មួយចំនួន ហើយដូច្នេះផ្តល់សិទ្ធិដល់ IMG ។ ទាំងនេះគឺជាជំងឺហ្សែន ភាពមិនប្រក្រតីនៃក្រូម៉ូសូម រោគសញ្ញាខុសប្រក្រតី ឬភាពខុសប្រក្រតីធ្ងន់ធ្ងរ (ខួរក្បាល បេះដូង អវត្ដមាននៃតម្រងនោម) មិនអាចដំណើរការបាននៅពេលកើត និងដែលអាចនាំឱ្យទារកស្លាប់នៅពេលកើត ឬនៅអាយុដំបូងរបស់គាត់។ ការឆ្លងមេរោគដែលអាចការពារការរស់រានមានជីវិតរបស់ទារក ឬបណ្តាលឱ្យគាត់ស្លាប់នៅពេលកើត ឬនៅក្នុងឆ្នាំដំបូងរបស់គាត់ រោគសាស្ត្រដែលនាំទៅដល់ពិការភាពរាងកាយ ឬបញ្ញាធ្ងន់ធ្ងរ។
ក្នុងអំឡុងពេលអ៊ុលត្រាសោនទីពីរនេះ ផលវិបាកនៃការមានផ្ទៃពោះផ្សេងទៀតអាចត្រូវបានរកឃើញ៖
- ការពន្យារការលូតលាស់នៃស្បូន (IUGR) ។ ការត្រួតពិនិត្យការលូតលាស់ជាទៀងទាត់ និងអ៊ុលត្រាសោន Doppler នឹងត្រូវបានអនុវត្ត។
- ភាពមិនប្រក្រតីនៃការបញ្ចូលសុក ដូចជាសុក praevia ។ អ៊ុលត្រាសោននឹងតាមដានការវិវត្តន៍របស់សុក។