Cholesteatoma៖ និយមន័យនិងការពិនិត្យឡើងវិញនៃការឆ្លងមេរោគនេះ
Cholesteatoma មានម៉ាសដែលបង្កើតឡើងដោយកោសិកាអេពីដេមីដែលមានទីតាំងនៅខាងក្រោយភ្នាស tympanic ដែលឈ្លានពានបន្តិចម្តង ៗ រចនាសម្ព័ន្ធនៃត្រចៀកកណ្តាលធ្វើឱ្យខូចខាតបន្តិចម្តង ៗ ។ ជម្ងឺ Cholesteatoma ភាគច្រើនកើតឡើងបន្ទាប់ពីការឆ្លងមេរោគរ៉ាំរ៉ៃដែលមិនបានកត់សម្គាល់។ ប្រសិនបើមិនបានព្យាបាលទាន់ពេលវេលាទេ វាអាចបំផ្លាញត្រចៀកកណ្តាល និងនាំឱ្យថ្លង់ ឆ្លងមេរោគ ឬខ្វិនមុខ។ វាក៏អាចរាលដាលដល់ត្រចៀកខាងក្នុង និងបណ្តាលឱ្យវិលមុខ សូម្បីតែដល់រចនាសម្ព័ន្ធខួរក្បាល (រលាកស្រោមខួរ អាប់ស)។ ការធ្វើរោគវិនិច្ឆ័យគឺផ្អែកលើការបង្ហាញនៃម៉ាស់ពណ៌សនៅក្នុងប្រឡាយ auditory ខាងក្រៅ។ ការស្កែនថ្មបញ្ចប់ការវាយតម្លៃដោយបន្លិចផ្នែកបន្ថែមនៃម៉ាស់នេះនៅក្នុងរចនាសម្ព័ន្ធនៃត្រចៀក។ Cholesteatoma ត្រូវការការព្យាបាលរហ័ស។ នេះត្រូវបានយកចេញទាំងស្រុងក្នុងអំឡុងពេលវះកាត់ដោយឆ្លងកាត់ផ្នែកខាងក្រោយនៃត្រចៀក។ ការធ្វើអន្តរាគមន៍វះកាត់លើកទីពីរអាចត្រូវបានចង្អុលបង្ហាញដើម្បីធានាបាននូវការមិនមានការកើតឡើងវិញ និងដើម្បីបង្កើតឡើងវិញនូវ ossicles នៅចម្ងាយ។
អ្វីទៅជា cholesteatoma?
Cholesteatoma ត្រូវបានពិពណ៌នាជាលើកដំបូងនៅឆ្នាំ 1683 ក្រោមឈ្មោះនៃ "ការពុកផុយនៃត្រចៀក" ដោយ Joseph Duverney ដែលជាឪពុកនៃ otology ដែលជាសាខានៃឱសថដែលមានឯកទេសក្នុងការធ្វើរោគវិនិច្ឆ័យនិងការព្យាបាលនៃជំងឺ។ នៃត្រចៀករបស់មនុស្ស។
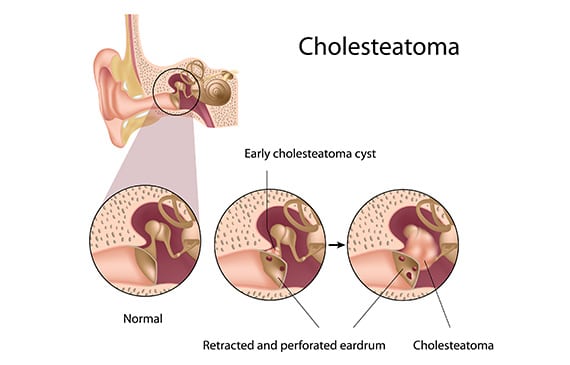
Cholesteatoma ត្រូវបានកំណត់ដោយវត្តមានរបស់ epidermis ពោលគឺស្បែក នៅខាងក្នុងប្រហោងនៃត្រចៀកកណ្តាល ក្នុងត្រចៀក នៅពីក្រោយភ្នាស tympanic និង/ឬនៅក្នុង mastoid តំបន់ដែលជាធម្មតាគ្មានស្បែក។
ការបង្កើតស្បែកនេះ ដែលមើលទៅដូចជាដុំគីស ឬថង់ដែលពោរពេញទៅដោយជញ្ជីងស្បែក នឹងកើនឡើងជាលំដាប់ ដែលនាំឱ្យមានការឆ្លងត្រចៀកកណ្តាលរ៉ាំរ៉ៃ និងការបំផ្លាញរចនាសម្ព័ន្ធឆ្អឹងជុំវិញ។ ដូច្នេះ cholesteatoma ត្រូវបានគេហៅថា otitis រ៉ាំរ៉ៃដ៏គ្រោះថ្នាក់។
cholesteatoma មានពីរប្រភេទ៖
- cholesteatoma ដែលទទួលបាន៖ នេះគឺជាទម្រង់ទូទៅបំផុត។ វាបង្កើតចេញពីហោប៉ៅដកនៃភ្នាស tympanic ដែលនឹងឈ្លានពានបន្តិចម្តង ៗ ដល់ mastoid និងត្រចៀកកណ្តាលបំផ្លាញរចនាសម្ព័ន្ធដែលមានទំនាក់ទំនងជាមួយវា;
- cholesteatoma ពីកំណើត៖ នេះតំណាងឱ្យ 2 ទៅ 4% នៃករណី cholesteatoma ។ វាកើតចេញពីស្បែកដែលនៅសេសសល់នៃអំប្រ៊ីយ៉ុងនៅក្នុងត្រចៀកកណ្តាល។ ការសម្រាកនេះនឹងបង្កើតជាបណ្តើរៗនូវកំទេចកំទីស្បែកថ្មីដែលនឹងកកកុញនៅក្នុងត្រចៀកកណ្តាល ជាញឹកញាប់នៅផ្នែកខាងមុខ ហើយដំបូងបង្អស់បង្កើតជាដុំពណ៌សតូចៗនៅពីក្រោយភ្នាសអញ្ចាញធ្មេញដែលនៅដដែល ភាគច្រើនជាញឹកញាប់ចំពោះកុមារ ឬមនុស្សវ័យជំទង់ ដោយគ្មាន រោគសញ្ញាជាក់លាក់។ ប្រសិនបើមិនបានរកឃើញទេ ម៉ាសនេះនឹងកើនឡើងជាបណ្តើរៗ ហើយមានលក្ខណៈដូចជាជំងឺកូឡេស្តេតេតូម៉ាដែលបានទទួល ដែលធ្វើឱ្យបាត់បង់ការស្តាប់ ហើយបន្ទាប់មកមានរោគសញ្ញាផ្សេងទៀតអាស្រ័យលើការខូចខាតក្នុងត្រចៀក ។ នៅពេលដែល cholesteatoma បណ្តាលឱ្យមានការបញ្ចេញទឹករំអិលវាបានឈានដល់ដំណាក់កាលជឿនលឿនរួចហើយ។
តើអ្វីជាមូលហេតុនៃ cholesteatoma?
ជម្ងឺ Cholesteatoma ភាគច្រើនកើតឡើងបន្ទាប់ពីការឆ្លងមេរោគត្រចៀកដែលកើតឡើងដដែលៗដោយសារតែដំណើរការខុសប្រក្រតីនៃបំពង់ eustachian ដែលទទួលខុសត្រូវចំពោះហោប៉ៅដក tympanic ។ ក្នុងករណីនេះ cholesteatoma ទាក់ទងទៅនឹងចំណុចកំពូលនៃការវិវត្តន៍នៃហោប៉ៅដកថយដែលមិនស្ថិតស្ថេរ។
មូលហេតុមិនសូវទូទៅផ្សេងទៀតនៃជំងឺ cholesteatoma មានដូចជា៖
- perforation របួសនៃក្រដាសត្រចៀក;
- របួសត្រចៀកដូចជាការបាក់ឆ្អឹង;
- ការវះកាត់ត្រចៀកដូចជា tympanoplasty ឬការវះកាត់ otosclerosis ។
ជាចុងក្រោយ កម្រជាងនេះទៅទៀត នៅក្នុងករណីនៃជំងឺ cholesteatoma ពីកំណើត វាអាចមានវត្តមានតាំងពីកំណើត។
តើរោគសញ្ញានៃជំងឺ Cholesteatoma មានអ្វីខ្លះ?
Cholesteatoma ទទួលខុសត្រូវចំពោះ៖
- អារម្មណ៍នៃត្រចៀកស្ទះ;
- otitis ឯកតោភាគីកើតឡើងម្តងទៀតចំពោះមនុស្សពេញវ័យឬកុមារ;
- ជម្ងឺអូតូរីសឯកតោភាគីម្តងហើយម្តងទៀត នោះគឺជាការហូរទឹករំអិលក្នុងត្រចៀករ៉ាំរ៉ៃ មានពណ៌លឿង និងមានក្លិនមិនល្អ (ក្លិននៃ "ឈីសចាស់") មិនស្ងប់ស្ងាត់ដោយការព្យាបាលវេជ្ជសាស្រ្ត ឬការការពារទឹកយ៉ាងតឹងរឹង។
- ឈឺត្រចៀកដែលជាការឈឺចាប់នៅក្នុងត្រចៀក;
- otorrhagia មានន័យថាហូរឈាមចេញពីត្រចៀក;
- polyps រលាកនៃក្រដាសត្រចៀក;
- ការកាត់បន្ថយការស្តាប់ជាលំដាប់៖ ថាតើវាលេចឡើងនៅដើមដំបូង ឬថាតើវាមានការវិវត្តអថេរក៏ដោយ ការចុះខ្សោយនៃការស្តាប់ច្រើនតែបារម្ភតែត្រចៀកម្ខាង ប៉ុន្តែអាចជាទ្វេភាគី។ ថ្លង់នេះបង្ហាញខ្លួនវាជាលើកដំបូងនៅក្នុងទម្រង់នៃជំងឺ otitis សេរ៉ូម។ វាអាចកាន់តែអាក្រក់ទៅៗ ដោយសារការបំផ្លាញឆ្អឹងយឺតនៃខ្សែសង្វាក់នៃ ossicles នៅក្នុងការទំនាក់ទំនងជាមួយនឹងហោប៉ៅដកថយ ដែលវិវត្តទៅជា cholesteatoma ។ ជាចុងក្រោយ, ក្នុងរយៈពេលវែង, ការលូតលាស់នៃ cholesteatoma អាចបំផ្លាញត្រចៀកខាងក្នុងហើយដូច្នេះទទួលខុសត្រូវចំពោះការថ្លង់ពេញលេញឬ cophosis;
- ខ្វិនមុខ៖ មិនញឹកញាប់ វាត្រូវគ្នាទៅនឹងការរងទុក្ខនៃសរសៃប្រសាទមុខក្នុងការទាក់ទងជាមួយ cholesteatoma;
- អារម្មណ៍នៃការវិលមុខនិងភាពមិនប្រក្រតីនៃតុល្យភាព: កម្រ, ពួកគេត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបើកត្រចៀកខាងក្នុងដោយ cholesteatoma;
- ការឆ្លងមេរោគធ្ងន់ធ្ងរកម្រដូចជា mastoiditis រលាកស្រោមខួរ ឬអាប់សក្នុងខួរក្បាល បន្ទាប់ពីការវិវត្តនៃ cholesteatoma នៅក្នុងតំបន់ខួរក្បាលខាងសាច់ឈាមនៅជិតត្រចៀក។
តើធ្វើដូចម្តេចដើម្បីរកឱ្យឃើញ cholesteatoma មួយ?
ការធ្វើរោគវិនិច្ឆ័យនៃជំងឺ cholesteatoma គឺផ្អែកលើ៖
- otoscopy មានន័យថា ការពិនិត្យគ្លីនិក ធ្វើឡើងដោយប្រើមីក្រូទស្សន៍ដោយគ្រូពេទ្យឯកទេស ENT ដែលធ្វើឱ្យវាអាចធ្វើរោគវិនិច្ឆ័យការហូរទឹករំអិលចេញពីត្រចៀក រលាក otitis ហោប៉ៅដកថយ ឬដុំគីសស្បែក ដែលជាទិដ្ឋភាពគ្លីនិកតែមួយគត់ដែលបញ្ជាក់។ វត្តមាននៃ cholesteatoma;
- audiogram ឬវាស់ការស្តាប់។ នៅពេលចាប់ផ្តើមនៃជំងឺនេះ ការចុះខ្សោយនៃការស្តាប់គឺស្ថិតនៅចំកណ្តាលត្រចៀក។ ដូច្នេះវាត្រូវបានគេរកឃើញថាជាបុរាណ ការបាត់បង់ការស្តាប់ដ៏បរិសុទ្ធដែលភ្ជាប់ទៅនឹងការកែប្រែនៃភ្នាស tympanic ឬការបំផ្លាញជាបន្តបន្ទាប់នៃខ្សែសង្វាក់នៃ ossicles នៅក្នុងត្រចៀកកណ្តាល។ ខ្សែកោងនៃដំណើរការឆ្អឹងដែលធ្វើតេស្តត្រចៀកខាងក្នុងគឺធម្មតាយ៉ាងតឹងរ៉ឹង។ បន្តិចម្ដងៗ យូរ ៗ ទៅការរីកលូតលាស់នៃ cholesteatoma អាចលេចឡើងនូវការថយចុះនៃដំណើរការឆ្អឹងដែលទទួលខុសត្រូវចំពោះអ្វីដែលហៅថា "លាយ" ថ្លង់ (ការបាត់បង់ការស្តាប់ sensorineural ដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការបាត់បង់ការស្តាប់) និងការពេញចិត្តយ៉ាងខ្លាំងចំពោះការចាប់ផ្តើមនៃការបំផ្លិចបំផ្លាញ។ ត្រចៀកខាងក្នុងត្រូវការការព្យាបាលដោយមិនពន្យារពេល;
- ការស្កេនថ្ម៖ វាត្រូវតែត្រូវបានស្នើសុំជាប្រព័ន្ធសម្រាប់ការគ្រប់គ្រងការវះកាត់។ ដោយការមើលឃើញភាពស្រអាប់ជាមួយនឹងគែមប៉ោងនៅក្នុងផ្នែកនៃត្រចៀកកណ្តាលជាមួយនឹងវត្តមាននៃការបំផ្លាញឆ្អឹងនៅលើទំនាក់ទំនង ការពិនិត្យវិទ្យុសកម្មនេះធ្វើឱ្យវាអាចបញ្ជាក់ពីការធ្វើរោគវិនិច្ឆ័យនៃជំងឺ Cholesteatoma ដើម្បីបញ្ជាក់ផ្នែកបន្ថែមរបស់វា និងរកមើលផលវិបាកដែលអាចកើតមាន។
- MRI អាចត្រូវបានស្នើសុំជាពិសេសក្នុងករណីមានការសង្ស័យអំពីការកើតឡើងវិញបន្ទាប់ពីការព្យាបាល។
តើធ្វើដូចម្តេចដើម្បីព្យាបាល cholesteatoma មួយ?
នៅពេលដែលការធ្វើរោគវិនិច្ឆ័យនៃជំងឺ cholesteatoma ត្រូវបានបញ្ជាក់ ការព្យាបាលដែលអាចធ្វើទៅបានគឺការដកយកចេញដោយការវះកាត់។
គោលបំណងនៃអន្តរាគមន៍
គោលបំណងនៃការធ្វើអន្តរាគមន៍គឺដើម្បីធ្វើការលុបបំបាត់សរុបនៃ cholesteatoma ខណៈពេលដែលរក្សា ឬកែលម្អមុខងារនៃការស្តាប់ តុល្យភាព និងផ្ទៃមុខ ប្រសិនបើទីតាំងរបស់វានៅក្នុងត្រចៀកកណ្តាលអនុញ្ញាត។ តម្រូវការដែលទាក់ទងនឹងការដក cholesteatoma ចេញ ជួនកាលអាចពន្យល់ពីភាពមិនអាចទៅរួចនៃការរក្សា ឬធ្វើអោយប្រសើរឡើងនូវការស្តាប់ ឬសូម្បីតែការចុះខ្សោយនៃការស្តាប់បន្ទាប់ពីការវះកាត់។
អន្តរាគមន៍វះកាត់ជាច្រើនប្រភេទអាចត្រូវបានអនុវត្ត៖
- tympanoplasty នៅក្នុងបច្ចេកទេសបិទ;
- tympanoplasty នៅក្នុងបច្ចេកទេសបើកចំហ;
- ការសម្រាក petro-mastoid ។
ជម្រើសរវាងបច្ចេកទេសផ្សេងគ្នាទាំងនេះត្រូវបានសម្រេចចិត្ត និងពិភាក្សាជាមួយគ្រូពេទ្យវះកាត់ ENT ។ វាអាស្រ័យលើកត្តាជាច្រើន៖
- ការពង្រីក cholesteatoma;
- ស្ថានភាពនៃការស្តាប់;
- ការអនុលោមតាមកាយវិភាគសាស្ត្រ;
- បំណងប្រាថ្នាដើម្បីបន្តសកម្មភាពទឹក;
- លទ្ធភាពនៃការឃ្លាំមើលផ្នែកវេជ្ជសាស្រ្ត;
- ហានិភ័យប្រតិបត្តិការជាដើម។
ធ្វើអន្តរាគមន៍
នេះត្រូវបានអនុវត្តក្រោមការប្រើថ្នាំសន្លប់ទូទៅ, retro-auricular, មានន័យថាតាមរយៈការត្រឡប់មកវិញនៃត្រចៀក, ក្នុងអំឡុងពេលស្នាក់នៅមន្ទីរពេទ្យរយៈពេលខ្លីនៃពីរបីថ្ងៃ។ សរសៃប្រសាទមុខត្រូវបានត្រួតពិនិត្យជាបន្តបន្ទាប់ពេញមួយប្រតិបត្តិការ។ អន្តរាគមន៍មានបន្ទាប់ពីការស្រង់ចេញនៃ cholesteatoma ដែលត្រូវបានបញ្ជូនសម្រាប់ការពិនិត្យរោគវិទ្យាដើម្បីបន្សល់ទុកនូវសំណល់តិចតួចតាមដែលអាចធ្វើទៅបាននិងបង្កើតឡើងវិញនូវក្រដាសត្រចៀកតាមរយៈឆ្អឹងខ្ចីដែលយកចេញពីតំបន់សោកនាដកម្មដែលមានន័យថានៅផ្នែកខាងមុខនៃប្រឡាយ auditory ។ ខាងក្រៅឬនៅខាងក្រោយ concha នៃ auricle ។
ការជាសះស្បើយ និងការតាមដានក្រោយការវះកាត់
ក្នុងករណីដែលខ្សែសង្វាក់នៃ ossicles ខូចដោយ cholesteatoma ប្រសិនបើត្រចៀកមិនត្រូវបានឆ្លងពេកនោះ ការកសាងឡើងវិញនៃសវនាការត្រូវបានធ្វើឡើងក្នុងអំឡុងពេលអន្តរាគមន៍វះកាត់លើកដំបូងនេះ ដោយជំនួស ossicle ដែលត្រូវបានបំផ្លាញដោយសិប្បនិម្មិត។
ការត្រួតពិនិត្យគ្លីនិក និងវិទ្យុសកម្ម (CT scan និង MRI) ត្រូវធ្វើជាប្រចាំ ដោយសារសក្តានុពលខ្ពស់នៃការកើតឡើងវិញនៃ cholesteatoma ។ វាចាំបាច់ក្នុងការទៅជួបអ្នកជំងឺម្តងទៀត 6 ខែបន្ទាប់ពីការវះកាត់ និងកំណត់ពេលពិនិត្យរូបភាពជាប្រព័ន្ធនៅអាយុ 1 ឆ្នាំ។ ក្នុងករណីដែលគ្មានការស្តារឡើងវិញ ការស្តាប់រូបភាពវិទ្យុសកម្មគួរឱ្យសង្ស័យ ឬសម្រាប់ការកើតឡើងវិញ អូតូស្កូស្កុបមិនប្រក្រតី ឬការចុះខ្សោយនៃការស្តាប់ បើទោះបីជាការស្ថាបនាឡើងវិញនូវភាពគាប់ចិត្តក៏ដោយ ការអន្តរាគមន៍វះកាត់លើកទីពីរគឺត្រូវបានទាមទារ។ រៀបចំផែនការពី 9 ទៅ 18 ខែបន្ទាប់ពីលើកទី XNUMX ដើម្បីពិនិត្យមើលអវត្តមាននៃ cholesteatoma ដែលនៅសល់ និងព្យាយាមកែលម្អការស្តាប់។
ក្នុងករណីដែលមិនមានអន្តរាគមន៍លើកទីពីរដែលត្រូវបានគ្រោងទុក ការត្រួតពិនិត្យគ្លីនិកប្រចាំឆ្នាំត្រូវបានអនុវត្តក្នុងរយៈពេលជាច្រើនឆ្នាំ។ ការព្យាបាលច្បាស់លាស់ត្រូវបានពិចារណាក្នុងករណីដែលគ្មានការកើតឡើងវិញលើសពី 5 ឆ្នាំបន្ទាប់ពីអន្តរាគមន៍វះកាត់ចុងក្រោយ។